Veel mensen met een versleten heupgewricht hebben baat bij een operatie waarbij het heupgewricht vervangen wordt door een heupprothese. Zo’n operatie is geen kleinigheid en het herstel vraagt veel wilskracht en inspanning van de patiënt en zijn familie. Een goede voorbereiding zal zeker bijdragen aan een vlot herstel.
U neemt deel aan het programma “Rapid Recovery”. Dit programma bevordert een snel herstel en verkort de gemiddelde opnameduur. Na de operatie richt het programma zich, ondersteund door goede pijnbestrijding, op het snel mobiliseren na de ingreep. Dit gebeurt vaak al op dezelfde dag. Hierdoor ondervindt u minder achteruitgang in conditie en is er minder kans op complicaties.
In hoofdstuk 1 vindt u informatie over de nieuwe heup, de voorbereiding op de operatie, de opnamedag en de operatie. Hoofdstuk 2 beslaat de periode na de operatie, de herstelfase en de eerste dagen thuis.
Hoofdstuk 1: de voorbereiding, de opnamedag en de operatie
Het heupgewricht
Een gezond gewricht
De boteinden van beide botdelen (de gewrichtsvlakken) zijn bekleed met een laagje kraakbeen, zodat ze gemakkelijk over elkaar glijden. Het kraakbeen is glad en veerkrachtig en wordt gevoed door het gewrichtsvocht. De botdelen van een gewricht worden op hun plaats gehouden door een stevig kapsel. Om dit kapsel bevinden zich pezen en spieren. De spieren zorgen voor de beweeglijkheid, de benige gedeelten van een gewricht zorgen voor de stevigheid.
Het heupgewricht
Er bestaan verschillende soorten gewrichten en één daarvan is het kogelgewricht. Bij een kogelgewricht heeft het ene gewrichtsvlak de vorm van een kom, het andere de vorm van een kop. De gewrichtskop en de gewrichtskom passen precies in elkaar en kunnen naar alle kanten bewegen. Het heupgewricht is een kogelgewricht. Het verbindt het bekken met het dijbeen. De kop van het heupgewricht bevindt zich in het bovenste gedeelte van het dijbeen. De gewrichtskom bevindt zich in het bekken. Door het heupgewricht kan het been met behulp van spieren in alle richtingen worden bewogen.
Gewrichtsslijtage
Een aandoening van de gewrichten die bij veel mensen voorkomt, is gewrichtsslijtage. In medische termen wordt dit ‘artrosis deformans’ of kortweg ‘artrose’ genoemd. Artrose kan voorkomen in alle gewrichten van het menselijk lichaam, dus ook in het heupgewricht.
Door slijtage wordt de gladde kraakbeen laag van het gewricht aangetast en kan het zijn dat de kraakbeen laag uiteindelijk helemaal verdwijnt. De gewrichtsvlakken kunnen daardoor niet meer zo soepel langs elkaar glijden, met als gevolg dat het bewegen steeds moeilijker en pijnlijker wordt. Een andere reden om de heup te vervangen is een dijbeenhalsbreuk.
Het behandeltraject voor de operatie.
Verwijzing & afspraak
Met een verwijzing van uw (huis)arts gaat u voor het eerste bezoek naar de polikliniek Orthopedie.
Poliklinisch onderzoek
Het onderzoek vindt plaats op de polikliniek Orthopedie en wordt in principe uitgevoerd door een van onze orthopeden of Physician Assistants (PA). Vóór of tijdens de afspraak op de polikliniek wordt een foto van uw heup gemaakt.
U brengt mee:
| U ontvangt via zorgportaal de folders:
|
Verwijzing huisarts.
Aanvraag foto.
| • Wegwijs in Het Van Weel-Bethesda Ziekenhuis
• Preoperatieve Screening en anesthesie
• Heup Rapid Recovery
|
Preoperatieve screening (POS)
U krijgt voorafgaand aan de operatie een preoperatief onderzoek op de preoperatieve screening (POS) poli. De anesthesioloog bespreekt met u wat voor soort verdoving u krijgt. Het is belangrijk dat u de patiëntenfolder
Preoperatieve Screening en Anesthesie goed doorleest voor uw bezoek aan de POS poli. De verpleegkundige neemt een
anamnese bij u af (uw gezondheidstoestand) en geeft uitleg over de opname op de verpleegafdeling.
De apotheek bespreekt de medicijnen die u gebruikt.
Voorlichting
Vóór de operatie krijgt u via uw Zorgportaal toegang tot de patiëntfolders met daarin informatie over de operatie en de opname. Het is noodzakelijk dat u bij de POS poli bent geweest en deze folders heeft doorgenomen voordat de operatie kan plaatsvinden.
De volgende hulpmiddelen kunnen praktisch of noodzakelijk zijn:- Lopen met een hulpmiddel: bijvoorbeeld elleboogkrukken, een looprek, een rollator of een stok (voor huur zie laatste pagina).
- Bukken: ‘helping’-hand (instrument om iets van de grond op te rapen).
- Aankleden: sok aantrekker, lange schoenlepel.
- Het is verstandig schoenen te dragen die vast aan de voet zitten en een brede hak hebben. Hoge hakken en slippers moet u de eerste 3 maanden vermijden.
- Douche en toilet: handgrepen in douche en toilet zijn praktische steunpunten. Een douchestoel of tuinstoel met een hoge rugleuning kan nuttig zijn.
Voorbereiding voor een heupoperatie.
Stoppen met roken
Omdat nicotine de wondgenezing verstoort is het verstandig om voor de operatie te minderen (of nog beter) te stoppen met roken. Voor meer informatie over stoppen met roken kunt u terecht op de website www.ikstopnu.nl.
Afvallen
Soms is het noodzakelijk uw gewicht te verminderen, omdat overgewicht een extra belasting voor de nieuwe knie vormt. Voor eventuele hulp schakel diëtiste of huisarts in, zij kunnen u hiermee verder helpen.
Bijzonderheden na POS bezoek en voor opname
Als u zich grieperig voelt, koorts of een infectie heeft (bijvoorbeeld blaasontsteking, tandvleesontsteking, longontsteking etc.), in de week vóór opname, neemt u dan direct contact op met de polikliniek Orthopedie.
- Telefoonnummer 0187 60 71 16
- Op werkdagen is de polikliniek tussen 8.30 - 12.30 en 13.30 - 16.30 uur bereikbaar
Wij beoordelen of uw geplande operatie door kan gaan om (ernstige)
complicaties te voorkomen. Heeft u een wondje, of bijvoorbeeld een ingegroeide teennagel, bel dit dan door aan de poli, het kan dan zijn dat u nog op de poli Orthopedie wordt beoordeeld voor opname.
Vergeet niet om op tijd te stoppen met uw bloedverdunners voor de opname, zoals met u is afgesproken op de POS poli. Heeft u na het POS poli bezoek nog andere medicijnen gekregen, meldt dit dan bij het opname gesprek op de verpleegafdeling!
Fysiotherapeut
U neemt al vóór opname contact op met een fysiotherapeut in uw directe woonomgeving voor een afspraak na ontslag. Het is de bedoeling dat deze fysiotherapeut u in de eerste week na ontslag aan huis bezoekt. De fysiotherapeut van het ziekenhuis zorgt voor de overdracht naar de fysiotherapeut bij u in de buurt, die voor de verdere nabehandeling zal zorgen. De vergoeding van de fysiotherapie thuis is afhankelijk van uw ziektekostenverzekeraar. Als u hier vragen over heeft kunt u contact opnemen met de fysiotherapeut die u thuis gaat behandelen.
Kleding
- Neem ruim zittende kleding mee.
- Neem een grote slip of boxershort mee, dit i.v.m. “schuren” op de wond.
- Neem goede platte schoenen mee die niet te strak zitten.
Dag van de operatie
Voorbereidingen voor de operatie
Wij raden u aan om de ochtend of avond voor de operatie thuis onder de douche te gaan. Dit in verband met de hygiëne tijdens de operatie.
Op de dag van operatie is het belangrijk dat u nuchter komt en de instructies hebt gevolgd uit
Preoperatieve Screening en anesthesie. Opname
Op de dag van opname meldt u zich bij de receptie en zij verwijzen u door naar de afdeling. Op de afdeling maakt u kennis met de verpleegkundige. Tijdens het opname gesprek wordt alles nog een keer met u doorgesproken over wat er op de POS poli met u is afgesproken en geeft de verpleegkundige verdere uitleg over wat er gaat gebeuren. Neem uw medicatie mee om te controleren of deze goed in het systeem is gezet. De verpleegkundige zal deze met u doornemen. Als het opnamegesprek gedaan is krijgt u speciale operatiekleding en sokken aan.
De verpleegkundige rijdt u in uw bed van de afdeling naar de operatieafdeling. Hier bereidt de anesthesioloog u voor op de operatie. Tijdens het Preoperatief Spreekuur (POS) is met u besproken of u een algehele narcose of ruggenprik krijgt.
De operatie
In de operatiekamer wordt de lucht continu ververst. De lucht is schoon, gefilterd en koud om bacteriën geen kans te geven om te overleven. Om het voor u aangenamer te maken dekken we u warm toe en blazen wij warme lucht over u heen. De medewerkers op de operatiekamers hebben ter voorkoming van infecties en voor hun eigen bescherming operatiekleding aan. Zij dragen lange blauwe jassen, kappen en handschoenen. De operatie duurt ongeveer een uur.
Er zijn twee soorten prothesen:
- De ongecementeerde heupprothese, waarbij de kom en de steel moeten vastgroeien in de het bot.
- De gecementeerde heupprothese, waarbij de kom en de steel met speciaal cement worden bevestigd.
Beide heupprothesen kunnen volledig worden belast. Uw specialist bespreekt met u welke prothese hij bij u plaatst.
Pas op met infecties en ontstekingen voor uw operatie!Als u een infectie of ontsteking heeft, kan de operatie niet doorgaan omdat u dan een vergroot risico heeft op problemen met de prothese. Het gaat bijvoorbeeld om infecties aan uw tenen of voet, ontsteking van uw tandvlees of uw huid, blaasontsteking of wonden. Daarnaast kan ook een verkoudheid of griep een risico zijn voor de operatie. Een behandeling bij de pedicure kort voor uw operatie is af te raden.
Om infectie te voorkomen is hygiëne van de voet en teennagels erg belangrijk. Neem bij een van bovengenoemde aandoeningen zo snel mogelijk contact met ons op, zodat we kunnen beoordelen of de operatie moet worden uitgesteld.
- Telefoonnummer 0187 60 71 16
- Op werkdagen is de polikliniek tussen 8.30 - 12.30 en 13.30 - 16.30 uur bereikbaar
Direct na de operatie
U verblijft korte tijd op de uitslaapkamer (verkoeverkamer). Hier worden uw vitale functies, zoals uw bloeddruk, gemeten. Om uw heup wordt direct na de operatie een speciaal drukverband voor de heup (spica) aangebracht om de kans op een nabloeding te verkleinen. U draagt deze tot de volgende morgen.
Als u weer goed wakker bent dan gaat u terug naar de verpleegafdeling. Hier zal de verpleging regelmatig uw vitale functies controleren. Na de operatie kunt u pijn hebben of misselijk zijn. Met behulp van medicijnen verlichten we de pijn zoveel mogelijk, zodat u sneller van de operatie kunt herstellen. Ook tegen de misselijkheid kunt u medicijnen krijgen. In eerste instantie heeft u geen gevoel in de benen. Dit heeft nog te maken met de ruggenprik en trekt na verloop van tijd weg.
Als u geopereerd wordt, beweegt u minder. Hierdoor is er een kans op trombose (stolsels in het bloed). Om deze reden krijgt u na de operatie bloed verdunnende medicijnen in de vorm van injecties onder de huid (Fragmin).Deze zijn elke dag nodig tot vier weken na de operatie. Dit moet u thuis op een vast tijdstip bij u zelf gaan prikken. De verpleegkundige geeft u hierover instructies.
Complicaties
Geen enkele ingreep is zonder risico’s. Zo is ook bij deze operatie de kans op
complicaties aanwezig zoals trombose, nabloeding, longontsteking of wondinfectie.
Een zwelling rondom de wond na een prothese operatie (heup of knie) is normaal. Er is door de operatie een onderhuidse bloeding ontstaan, die een zwelling veroorzaakt. Het lichaam zorgt ervoor dat dit oude bloed weer wordt opgenomen in het lichaam. Dit kan echter wel een paar weken duren. De huid zal hierdoor ook vaster aanvoelen rondom de wond en het gebied daaromheen.
De zwelling kan ook zakken in het been, waardoor het gehele been en soms ook de voet gezwollen kunnen zijn. Dit is een normaal verschijnsel. Wordt het been hierbij ook rood, warm, heeft u toename van de pijnklachten en/of koorts neem dan contact op met de poli Orthopedie.
Met een prothese blijft het risico van infectie bestaan. Bij een operatieve ingreep, het trekken van een tand of kies of wortelkanaalbehandeling is het belangrijk dat u vertelt dat u een kunstknie heeft. De tandarts kan u dan antibiotica geven, om het gevaar van infectie tegen te gaan.
Mogelijke complicaties zijn:
- Infectie van de geopereerde heup. Dit kan rond de operatie optreden, echter ook in de jaren erna. Dit kan omdat bijvoorbeeld een infectie elders in het lichaam zich verplaatst naar de heupprothese.
- Trombose: Dit is een afsluiting van een bloedvat door een bloedprop. Het achterliggende lichaamsdeel krijgt dan geen zuurstof en voeding meer. Om dit probleem te voorkomen krijgt u bloedverdunners die u zichzelf moet toedienen met behulp van injecties. U krijgt hierover uitleg en begeleiding.
- Uw heup kan uit de kom schieten (luxeren). De kans daarop is uiteindelijk erg klein, maar nooit geheel uitgesloten.
- Loslating van de prothese na langere tijd. De heupprothese kan eventueel vervangen worden.
- Wondlekkage
- Soms ontstaat een minimaal beenlengteverschil.
- Zenuwletsel: Tijdens of vlak na de operatie kunnen uitvalsverschijnselen optreden door rek of druk op een zenuw. Als dit zich voordoet is het bijna altijd van voorbijgaande aard. Het kan wel betekenen dat het herstel iets langer duurt.
De eerste dag na de operatie
Infuus en controle foto
Als u voldoende drinkt, de bloedcontroles goed zijn en er geen medicijnen via het infuus hoeven te worden gegeven, mag op de dag na de operatie het infuus afgekoppeld worden. De eerste dag na de operatie wordt een röntgenfoto van de geopereerde heup gemaakt, en wordt er bloed afgenomen om te controleren.
Hulp bij lichamelijke verzorging
Het is de bedoeling dat u zo snel mogelijk weer dingen zelf gaat doen. Uw heup is immers vervangen en verder bent u niet ziek. De eerste dag loopt u onder begeleiding van de verpleegkundige naar het toilet. De verpleegkundige zal u begeleiden bij het wassen. Wilt u gaan douchen dan is het verplicht dit zittend te doen vanwege gevaar van uitglijden.
Starten met oefenen
De dag van de operatie start u onder begeleiding van een fysiotherapeut met de looptraining. Als u thuis de trap op en af moet, leert u op de 1e of 2e dag traplopen. Het is de bedoeling dat u met een loophulpmiddel kunt lopen als u weer naar huis gaat. Tijdens de loopoefeningen is het raadzaam om makkelijk zittende kleding en stevige schoenen aan te hebben. De oefeningen staan beschreven in hoofdstuk 2.
De fysiotherapeut hoopt in de ochtend en in de middag een keer langs te komen om alle oefeningen met u door te nemen. U leert hoe u na thuiskomst op een veilige manier kunt traplopen, hoe u in en uit een zittende positie kunt opstaan. De rest van de oefeningen mag u hierna zelfstandig gaan oefenen. Tijdens de middag moet u proberen even te rusten, dit kan in de stoel of op uw bed.
Naar huis
Naar huis
De meeste mensen kunnen de volgende dag naar huis. De wond wordt verschoond op de dag van ontslag voordat u weggaat. Hierbij krijgt u een douchepleister op die nat mag worden. U krijgt wondmateriaal mee naar huis. Op de 5e dag dat u thuis bent, verschoont u zelf uw pleister. Hiervoor krijgt u informatie mee van de verpleegkundige.
Wij raden u aan vrienden of familie in te schakelen om u thuis na de operatie bij te staan.
Vervoer naar huis
Vervoer bij ontslag naar huis regelt u zelf. Vaak wordt de familie ingeschakeld. Is dat niet mogelijk dan kan de verpleegkundige een rolstoelbus/taxi regelen. De kosten hiervan zijn voor uw eigen rekening.
Overige informatie
Hulpmiddelen huren/kopen
Voor het kopen van loophulpmiddelen (krukken) kunt u terecht bij het Patiënten Service Bureau (PSB) in de polikliniek hal. Zij zijn geopend op werkdagen van 9.00-16.00 uur.
Voor overige hulpmiddelen kunt u terecht bij een thuiszorgwinkel. Thuiszorgwinkels zijn in heel Nederland beschikbaar. U vindt het adres van een thuiszorgwinkel in uw regio via www.regelhulp.nl.
Hoofdstuk 2: Na de operatie & herstelfase
U heeft een nieuwe heup gekregen met de operatietechniek Direct Voorste Benadering (Direct Anterior Approach (DAA)). Met deze techniek is het niet nodig om de spieren door te snijden. De operatie is achter de rug en u mag naar huis. De meeste mensen kunnen de volgende dag al naar huis. Regelmatig fysiotherapie, een gezond eetpatroon en de bereidheid om alle instructies van uw orthopeed te volgen, dragen bij aan een succesvol herstel.
Zorg na een heupoperatie
Wondverzorging
De verpleegkundige verwisseld de pleister voor ontslag op de afdeling. Met deze pleister mag u onder de douche. Na ontslag moet u zelf de wondpleister verzorgen. De 5e dag dat u thuis bent moet u de pleister vervangen. Deze pleister krijgt u mee naar huis. Als u dit niet zelfstandig kan, is er misschien iemand die het voor u kan doen. Als u wondzorg van de thuiszorg nodig zou hebben, kan de verpleegkundige van de afdeling dit aanvragen.
Mocht de wond gaan lekken, rood worden of heeft u het gevoel dat de wondpleister eerder verzorgd moet worden dan moet u direct contact opnemen.
- Polikliniek Orthopedie is te bereiken via 0187 60 71 16
- Op werkdagen is de polikliniek tussen 8.30 - 12.30 en 13.30 - 16.30 uur bereikbaar
- Buiten kantoortijden kunt u de verpleegafdeling bereiken via 0187-607481
Poliklinische afspraak
Zes weken na de operatie is de eerste poliklinische controle bij de arts. Er wordt dan een controlefoto gemaakt van de prothese. Hierna blijft u nog regelmatig onder controle. De huisarts ontvangt een brief met medische informatie.
Fysiotherapie
Op de dag dat u met ontslag gaat oefent u met de fysiotherapeut nogmaals het traplopen en het in en uit een zittende positie komen. In het hoofdstuk ‘oefeningen en tips’ staan de oefeningen die u heeft geleerd beschreven.
De fysiotherapeutische behandeling thuis gebeurt door een fysiotherapeut in uw woonomgeving. Hiervoor krijgt u een overdrachtsbrief mee. De vergoeding van de fysiotherapie is afhankelijk van uw verzekering. Als u daar vragen over heeft kunt u contact opnemen met de fysiotherapeut die u thuis gaat behandelen.
Instructies voor thuis
Toedienen van antistollingsmiddel
Als u bekend bent bij de trombosedienst hoeft u over het algemeen maar een korte periode injecties thuis te spuiten. De arts/trombosedienst beoordeelt dit aan de hand van uw INR (waarde die aangeeft hoe snel het bloed stolt).
Het is belangrijk dat u gedurende 4 weken na uw operatie een antistollingsmiddel zoals Fragmin gebruikt. U kunt dit middel bij uzelf toedienen. Een verpleegkundige heeft u informatie gegeven over het zelf toedienen van de injecties.
Waarom een behandeling met een antistollingsmiddel?
Tijdens de herstelperiode bent u minder mobiel dan anders. Hierdoor neemt de kans toe dat er in het bloed klonters worden gevormd (trombose). Het antistollingsmiddel vertraagt de bloedstolling en helpt zo te voorkomen dat een bloedklonter een bloedvat verstopt. In deze paragraaf staan niet alle bijwerkingen en mogelijke waarschuwingen, lees daarom de bijsluiter.
De dosering wordt door de arts voorgeschreven en is afhankelijk van uw gewicht.
Werkwijze
- Was uw handen.
- Zet de spuit met het antistollingsmiddel en de naaldenbeker klaar op een schone ondergrond. Controleer de spuit op juiste dosering en houdbaarheid.
- Maak de injectieplaats bloot. De beste plaats is de buikplooi of het dijbeen. Let op: spuit niet in uw geopereerde been;
- Houd altijd 3 vingers afstand rond de navel;
- Wissel dagelijks van prikplaats;
- Prik niet in een blauwe plek, wond, zweer of andere onregelmatigheid;
- Na het injecteren niet over de injectieplaats wrijven om blauwe plekken te voorkomen.
- Maak de spuit met antistollingsmiddel open en verwijder het beschermdopje van de naald.
- De aanwezige luchtbel in de injectiespuit niet verwijderen; deze zorgt ervoor dat alle vloeistof wordt geïnjecteerd. Na volledige injectie zal deze luchtbel de ruimte in de naald opvullen zodat alle werkzame stof toegediend wordt. De lucht die in de spuit aanwezig is, kan geen schade aanbrengen.
- Pak met de ene hand een ruime huidplooi losjes vast.
- Breng de injectienaald loodrecht in de huidplooi.
- Druk de zuiger langzaam naar beneden totdat u niet meer verder kunt.
- Laat de naald 5 seconden in de huid zitten om te voorkomen dat er vloeistof terugloopt.
- Verwijder de injectienaald uit de huid en doe de gebruikte spuit in de naaldenbeker. Gooi deze niet bij ander afval om te voorkomen dat een ander zich hieraan prikt. Een naaldenbeker of container is verkrijgbaar bij uw apotheek en dient ook hier, of bij een inzamelpunt voor klein chemisch afval te worden ingeleverd, dit is gratis.
- Controleer de injectieplaats op eventueel nabloeden. Het kan gebeuren dat een klein druppeltje bloed via de insteekplaats ontsnapt. U hoeft de injectieplaats niet af te plakken met een pleister.
Tip: Het is handig om in een schema bij te houden wanneer u hebt geprikt.
Medicatie
- U mag tegen de pijn paracetamol innemen. Zorg dat u hiervan voldoende in huis heeft. Kijk voor de juiste dosering op de bijsluiter.
- U krijgt een recept voor een ontstekingsremmende pijnstiller mee naar huis.
- U krijgt een recept voor een maagbeschermer mee naar huis. Dit in verband met de ontstekingsremmende pijnstiller.
- U krijgt een recept voor Fragmin mee naar huis. Dit zijn de spuitjes om trombose tegen te gaan. Deze moet u 4 weken spuiten, tenzij u bekend bent bij de Trombosedienst en hierover andere afspraken heeft gemaakt.
Toekomstige ingrepen/operaties
Wanneer u in de toekomst een (kleine) ingreep moet ondergaan, moet u altijd aangeven dat u een knieprothese heeft. U krijgt dan mogelijk preventief
antibiotica om infectie van de prothese te voorkomen. Dit geldt voor:
- ingrepen bij de tandarts in geïnfecteerd gebied (indien noodzakelijk wordt de antibiotica voorgeschreven door de tandarts);
- het ondergaan van een ingreep wanneer u een verminderde weerstand heeft;
- een blaas- of darmonderzoek, wanneer er sprake is van een infectie;
- een onderzoek van de slokdarm.
Wanneer waarschuwt u een arts
Het is belangrijk dat u in de volgende gevallen contact opneemt met de polikliniek Orthopedie:
- Als de operatiewond gaat lekken.
- Als het wondgebied gezwollen blijft en rood is.
- Als uw been erg pijnlijk aanvoelt, terwijl dat eerst minder was.
- Als u niet meer op het geopereerde been kunt staan, terwijl dat eerst wel ging.
- Bij koorts.
Wat kunt u zelf nog doen?
Eenmaal thuis gaat het herstelproces door. Langzaam maar zeker kunt u steeds meer dingen weer zelf doen. Hier vindt u tips om dit proces te vergemakkelijken.
Het nieuwe gewricht is een kunstgewricht en daardoor kwetsbaar. Zware lichamelijke inspanning en sport kunnen de levensduur van het nieuwe gewricht beperken.
De verpleegkundigen, fysiotherapeut en arts geven u regels mee en vertellen u duidelijk waarom iets niet of juist wel mag. Hiermee bedoelen we dat u moet vermijden om uw been naar buiten te draaien terwijl u hem naar achter brengt. Bijv. bij het opstappen op de herenfiets. Deze aanwijzingen zijn van belang om ontwrichting (luxatie) van de heup na de operatie te voorkomen
Voor een aantal handelingen heeft u in het begin soms hulp nodig. Bespreek met uw fysiotherapeut welke bewegingen u zeker moet mijden. Overleg ook met hem/haar of u mag autorijden, fietsen en aan welke sporten u mee kunt doen.
Wat mag u niet
- U moet vermijden om uw been naar buiten te draaien terwijl u hem naar achter brengt. Bijv. bij het opstappen op de herenfiets, motor of op een paard.
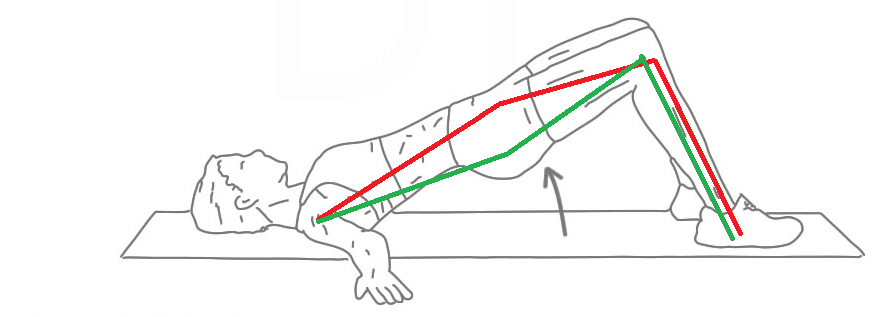
- Omhoog komen in bijvoorbeeld uw bed. De rode lijn laat zien dat u teveel omhoog komt met de heup. Dit mag niet! De groene lijn laat zien dat u altijd een buiging in de heup moet houden, dit mag wel. Zorg ervoor dat u dit op een rustige beheerste manier doet.
Wat zijn de vooruitzichten
Met uw nieuwe heup zullen de pijnklachten die u voor de operatie had, grotendeels verdwenen zijn. De eerste maanden is uw nieuwe heup nog een beetje gevoelig, maar daar krijgt u geleidelijk aan steeds minder last van.
Toch zult u, ook met een nieuwe heup, altijd wat last houden van stijfheid. De spieren rond de heup zijn namelijk door de langdurige pijnklachten die u tevoren had, wat korter geworden. Een operatie verhelpt dat niet.
Leefregels voor de eerste drie maanden
Hieronder vindt u tips voor zowel in het ziekenhuis als thuis voor de eerste drie maanden. Extreme bewegingen en zware belasting dienen echter ook na deze tijd nog vermeden te worden. Beweeg uw geopereerde been niet naar achter in combinatie met naar buiten draaien. De fysiotherapeut legt u dat uit.
Zitten
- Ga bij voorkeur zitten op een hoge stoel met stevige armleuningen.
- Bij het gaan zitten of staan mag het geopereerde been naar voren geplaatst worden.
- Ga niet met uw benen gekruist of over elkaar zitten.
Liggen
Slaap de eerste 5 dagen op uw rug, hierna mag u op uw niet geopereerde zijde liggen. Hierbij is het belangrijk dat u het geopereerde been gebogen op bed neer zet en draai dan rustig op de niet geopereerde zijde.
Lopen
U kunt gerust een wandeling op straat maken. Bij het lopen kunt u het beste een stevige instapschoen dragen. Enkele malen een klein stukje lopen is beter dan in één keer een grote afstand.
Traplopen
Als u goed kunt lopen met krukken is het niet moeilijk om traplopen te leren. Zelfs een draaitrap hoeft geen enkel probleem op te leveren. Een stevige trapleuning is een handig hulpmiddel, en vergemakkelijkt het traplopen aanzienlijk.
Doe als volgt:
- Trap op: het gezonde been op de hogere trede zetten, terwijl u steunt op uw kruk; dan het geopereerde been bijplaatsen.
- Trap af: de kruk een trede lager zetten, het geopereerde been naar beneden plaatsen. Daarna het gezonde been bijplaatsen.
Onthoud: het beste been blijft boven!
Douchen
Voorkom uitglijden, haal daarom losse kleedjes weg en gebruik in de douche een douchemat en een douchestoel of bijvoorbeeld een tuinstoel.
Fietsen
Wacht met fietsen totdat u zich weer zeker voelt. Vooral bij op- en afstappen moet u uw been goed onder controle hebben. Advies: ga eerst eens fietsen op een hometrainer.
Autorijden
Zelf autorijden is toegestaan, maar pas als u zonder krukken kunt lopen én voldoende behendig bent. Doorgaans is autorijden dan vanaf zes tot acht weken na de operatie mogelijk. Het is verstandig om de autoverzekering te bellen om na te vragen of autorijden weer mag.
Wanneer het draaien op de autostoel stroef gaat, kunt u dit vereenvoudigen door te gaan zitten op een plastic tasje waardoor het draaien makkelijk gaat.
Geslachtsgemeenschap
Tot enkele maanden na de operatie raden wij u aan om enige voorzichtigheid te betrachten. Uw arts kan u hierover verder adviseren.
Sporten
De meeste bewegingen kunt u na ongeveer drie maanden weer gewoon uitvoeren. Dit betekent dat staan, lopen, zitten, wandelen, fietsen en zwemmen geen probleem meer mogen zijn. Sporten en activiteiten waarbij zware belasting van de heupen plaatsvindt, dient u te vermijden of eventueel aan te passen. Contactsporten zoals voetbal en hockey worden sterk afgeraden. Ook valgevaarlijke sporten als skiën, schaatsen en tennissen kunt u beter niet meer doen met een kunstheup.
Detectiepoortjes
Op luchthavens reageert het detectiepoortje mogelijk op uw heupprothese. Op dat moment vertelt u dat u een heupprothese heeft. Dat geeft verder geen problemen.
Oefeningen en tips
U doet de oefeningen die de fysiotherapeut met u heeft doorgenomen. Het is niet de bedoeling dat u op eigen initiatief met nieuwe oefeningen begint. In het algemeen geldt: oefen 3x per dag en doe elke oefening 10 keer. Bij het oefenen mag u enige rek voelen en er mag gerust wat vermoeidheid optreden.
|
Oefeningen liggend
| |
| 1 | 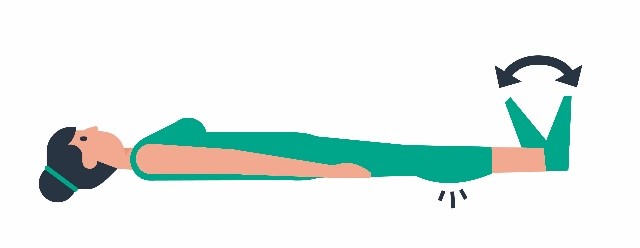
| Voeten optrekken en wegduwen. Alleen de voeten bewegen, de benen blijven stil liggen. |
| 2 | 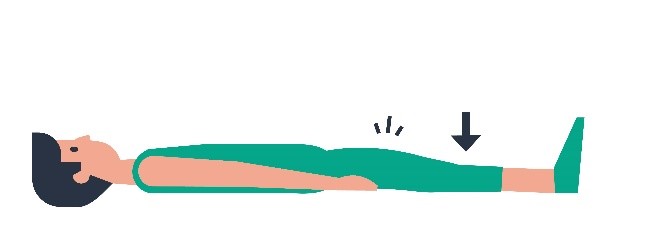 | Uw been gestrekt neerleggen waarbij u de knieholte naar beneden drukt en zo de bovenbeenspieren aanspant. |
| 3 | 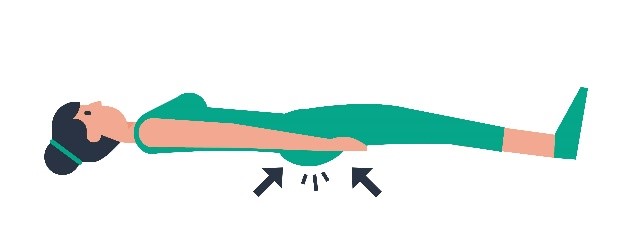 | De billen samenknijpen. |
| 4 | 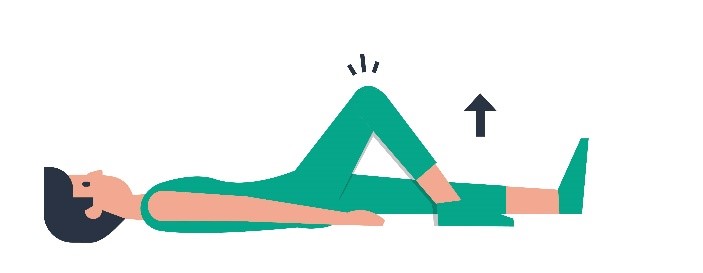 | Uw knie rustig optrekken in de richting van de borst. niet verder dan 90 graden buigen in de heup (haaks). |
| 5 | 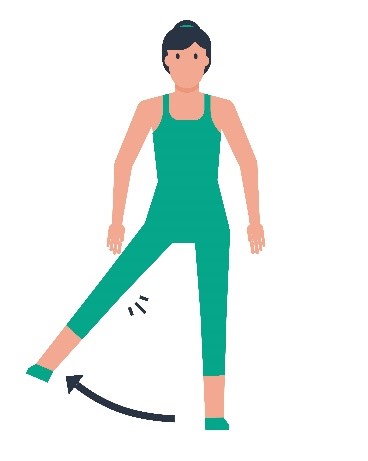 | De benen één voor één gestrekt zijwaarts bewegen, schuivend over de onderlaag. |
| 6 | | Één voor één de benen gestrekt een stukje op tillen. |
|
Oefeningen zittend
| |
| 1 | 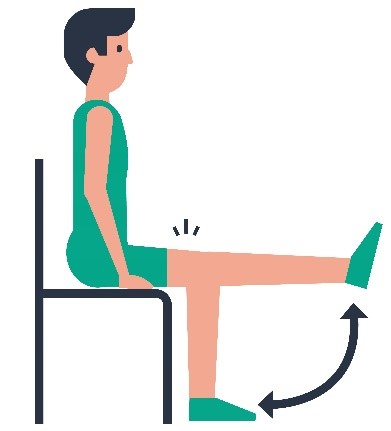 | Zit goed achterin de stoel. Nu de knie strekken. Houd het been zo recht mogelijk. Niet naar voren buigen. |
| 2 | 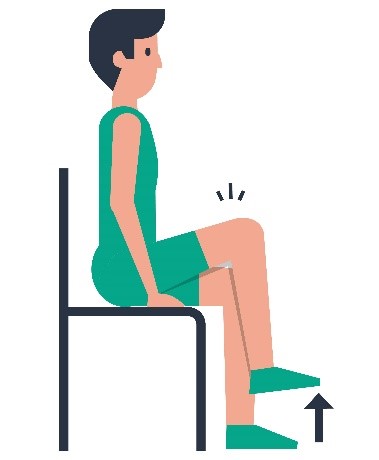 | Hef uw been een klein stukje op. De knie blijft gebogen. De voet los van de grond laten komen. |
|
Oefeningen staand
| |
| 1 | 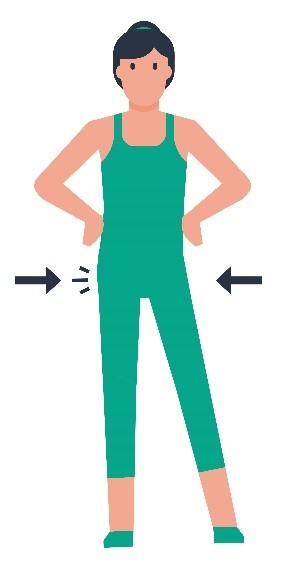 | In lichte spreidstand gewicht verplaatsten van linker op het rechter been en omgekeerd. |
| 2 |  | Op de tenen staan. |
| 3 | 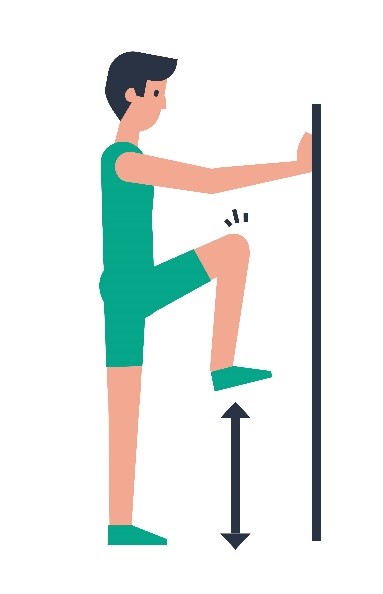 | Het geopereerde been optrekken; de knie in de richting van de borst. |
| 4 | 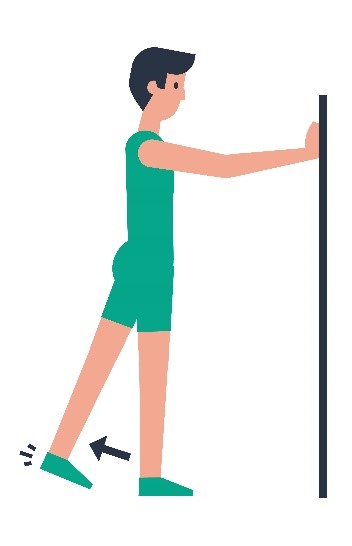 | In stand het geopereerde been naar achteren optillen; strek in de heup, beweeg de romp niet naar voren. |
| 5 | 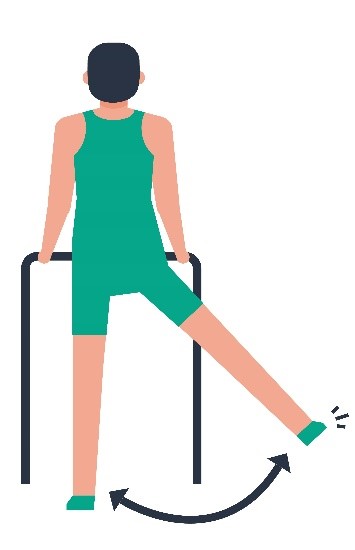 | Het geopereerde been zijwaarts optillen met de voet recht naar voren en hierbij goed rechtop blijven staan. |
Meer informatie
Heeft u vragen of wilt u meer informatie? Kijk dan in uw persoonlijk PatiëntenPortaal, op onze website of vraag het aan uw zorgverlener via de
BeterDichtbij app of telefonisch.
PatiëntenPortaal
Op ons PatiëntenPortaal
mijn.vanweelbethesda.nl kunt u terecht voor veilige toegang tot uw medisch dossier, persoonlijke gegevens, het maken en inzien van afspraken en voorlichting over uw aandoening en/of behandeling. Het portaal is toegankelijk met behulp van uw DigiD.
BeterDichtbij app
Met de gratis
BeterDichtbij app heeft u eenvoudig en veilig contact met uw eigen arts of andere zorgverlener. Wanneer uw e-mailadres en uw mobiele telefoonnummer correct geregistreerd zijn in ons systeem, ontvangt u na het maken van uw eerste afspraak een uitnodiging voor deze app.
Hulp nodig bij het PatiëntenPortaal of BeterDichtbij?
Neem contact op met de Digihulp van CuraMare via
digihulp@curamare.nl of 0187 89 10 10 (tijdens kantooruren).
Vergoeding van uw zorgkosten
Niet alle zorg in het ziekenhuis wordt vergoed door uw zorgverzekeraar. U betaalt ook altijd de hoogte van uw eigen risico. Vraag vooraf bij uw zorgverzekeraar of uw behandeling in ons ziekenhuis vergoed wordt.













