In deze folder vindt u algemene informatie over de TUEB operatie. Wij adviseren u deze informatie goed te lezen. Aanvullingen op deze informatie worden door uw behandelend arts aan u verteld.
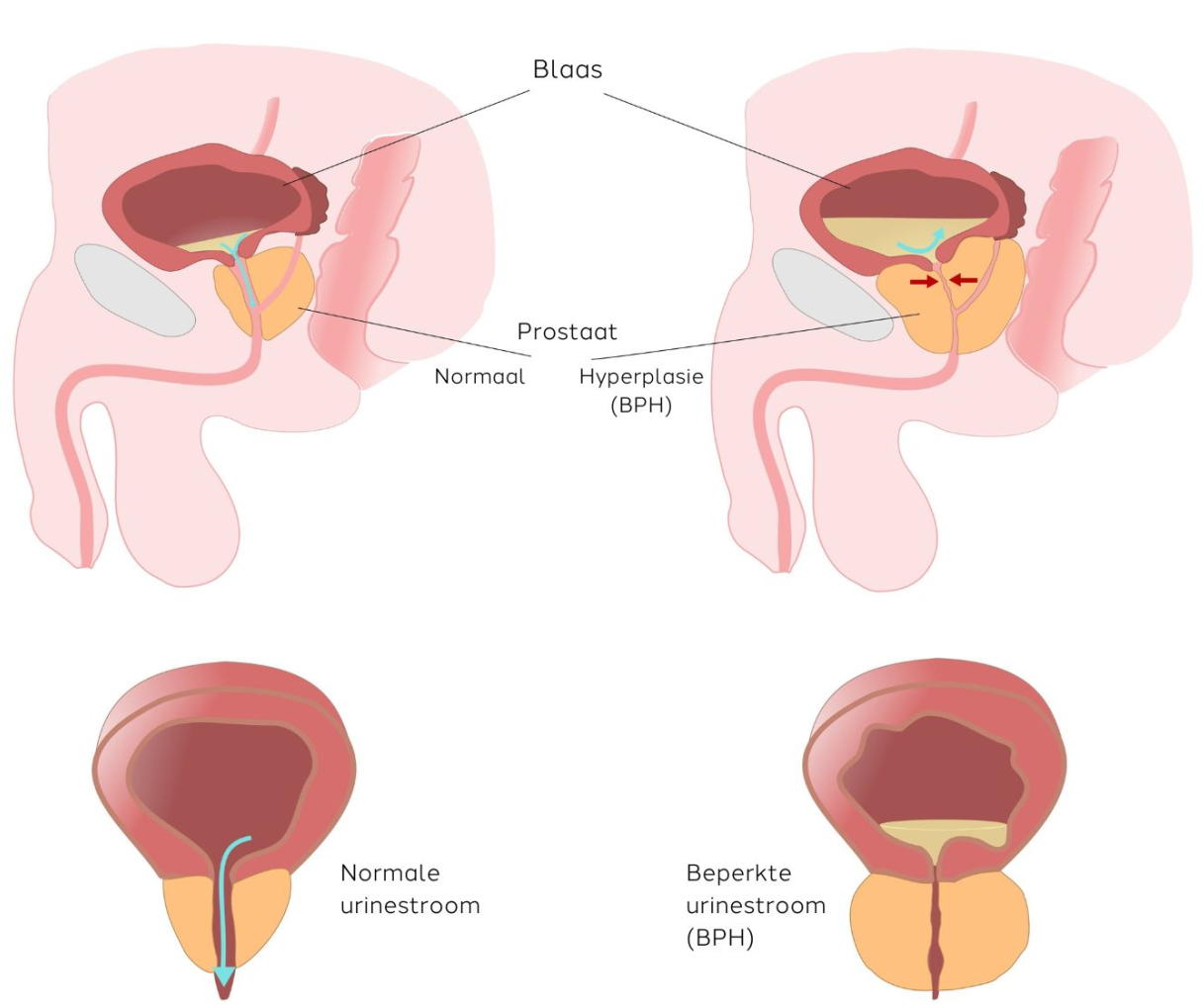
Wat is de prostaat?
De prostaat is een klier, ongeveer zo groot als een walnoot, die net onder de blaas rondom de urinebuis ligt. De taak van de prostaat is het aanmaken van vocht, dat helpt om zaadcellen te vervoeren. De urinebuis zorgt voor de afvoer van urine van de blaas naar buiten.
In de loop van de jaren groeit de prostaat. De grootte van de prostaat staat echter niet altijd in verhouden tot de ervaren klachten. De problemen ontstaan doordat de vergrote prostaat druk uitoefent op de urinebuis, wat het plassen bemoeilijkt. Dit kan leiden tot een verminderde werking van de blaas, die steeds harder moet werken om leeg te raken. Dit begint vaak met een onrustige blaas, maar kan later leiden tot een zwakkere blaas die niet goed meer functioneert.
De operatie is bedoeld om het prostaatweefsel dat voor blokkades zorgt, te verwijderen. Een bijwerking van de ingreep is dat de zaadlozing niet meer via de urinebuis naar buiten komt, maar in plaats daarvan de weg naar de blaas volgt. De zaadcellen worden samen met de urine uitgeplast, wat volkomen onschadelijk is.
Voorbereiding
Voor de ingreep doorloopt u een preoperatief screeningstraject. Dit omvat een gesprek met de anesthesioloog en, indien nodig, met de ziekenhuisapotheek. Als u bloedverdunners gebruikt, moet u deze tijdelijk stoppen, in overleg met uw arts en anesthesioloog.
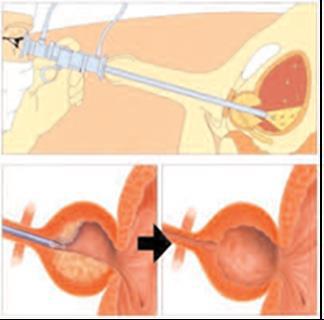
De ingreep
De operatie wordt uitgevoerd via de plasbuis, waarbij het overtollige prostaatweefsel met een speciaal instrument wordt verwijderd. Het kapsel van de prostaat blijft intact. Na een enucleatie is de kans op terugkeer van prostaatweefsel en klachten kleiner dan na een schraapoperatie (TURP), omdat er meer weefsel wordt weggehaald.
De ingreep gebeurt onder algehele narcose, wat u bespreekt met de anesthesioloog. Na de operatie blijft u twee nachten in het ziekenhuis.
Na de ingreep
Direct na de operatie krijgt u een blaaskatheter om de blaas te spoelen, omdat de urine vaak nog wat bloederig is. De spoeling stopt meestal na twee dagen, waarna de katheter wordt verwijderd. Vervolgens wordt gecontroleerd of het plassen goed gaat. Als alles in orde is, mag u naar huis.
In de eerste zes weken na de operatie kunt u last hebben van plasklachten, zoals snelle aandrang, een branderig gevoel, moeite met ophouden, urineverlies en bloederige urine. Deze klachten verdwijnen meestal na acht tot twaalf weken, wanneer de wond genezen is.
Direct na de operatie kunt u last hebben van blaaskrampen (sterke aandrang om te plassen), wat vaak met medicatie verlicht kan worden.
Veel mannen ervaren tijdelijk urineverlies na de operatie, wat enkele maanden kan aanhouden. Bekkenbodemfysiotherapie kan helpen om de kans op urineverlies te verkleinen, zowel voor als na de operatie. Uw uroloog bespreekt dit met u en kan u doorverwijzen, indien nodig. Afhankelijk van uw zorgverzekering kan een eigen bijdrage voor deze fysiotherapie gevraagd worden.
Complicaties
Complicaties komen niet vaak voor en zijn meestal mild:
- Nabloeding: Dit gaat vaak over door langer te spoelen.
- Infectie: Dit kan behandeld worden met antibiotica.
- Langdurige littekens in de plasbuis: Dit kan in sommige gevallen een tweede operatie vereisen.
Ontslag
Bij ontslag krijgt u een afspraak voor een controle over zes weken. Tijdens deze afspraak bespreekt u de uitslag van het weefselonderzoek. Vaak zijn de plasklachten dan al aanzienlijk verbeterd, en zijn er geen verdere afspraken nodig.
Leefregels en adviezen
De eerste zes weken na de operatie kunt u last hebben van de wond in de prostaat:
- Snellere aandrang, branderig plassen, moeilijk ophouden, urineverlies.
- Soms bloederige urine; in dat geval is het belangrijk om voldoende te drinken.
We adviseren om de eerste zes weken na de operatie geen zware lichamelijke inspanning te doen, goed te drinken en niet te fietsen.
Weefseluitslag
Meestal wordt normaal prostaatweefsel aangetroffen, soms met wat ontsteking, wat doorgaans geen verdere gevolgen heeft. In sommige gevallen kan
kwaadaardig weefsel worden gevonden. Dit komt meestal in kleine hoeveelheden voor, wat geen gevolgen heeft.
In zeldzame gevallen kan
kwaadaardig weefsel worden aangetroffen dat verdere controles of behandelingen vereist. Dit wordt dan met u besproken door uw arts.
Meer informatie
Heeft u vragen of wilt u meer informatie? Kijk dan in uw persoonlijk PatiëntenPortaal, op onze website of vraag het aan uw zorgverlener via de
BeterDichtbij app of telefonisch.
PatiëntenPortaal
Op ons PatiëntenPortaal
mijn.vanweelbethesda.nl kunt u terecht voor veilige toegang tot uw medisch dossier, persoonlijke gegevens, het maken en inzien van afspraken en voorlichting over uw aandoening en/of behandeling. Het portaal is toegankelijk met behulp van uw DigiD.
BeterDichtbij app
Met de gratis
BeterDichtbij app heeft u eenvoudig en veilig contact met uw eigen arts of andere zorgverlener. Wanneer uw e-mailadres en uw mobiele telefoonnummer correct geregistreerd zijn in ons systeem, ontvangt u na het maken van uw eerste afspraak een uitnodiging voor deze app.
Hulp nodig bij het PatiëntenPortaal of BeterDichtbij?
Neem contact op met de Digihulp van CuraMare via
digihulp@curamare.nl of 0187 89 10 10 (tijdens kantooruren).


