Uw behandelend arts heeft met u besproken dat u een PEG-sonde gaat krijgen. De reden ervan en hoe dit in zijn werk gaat is reeds aan u uitgelegd. In deze folder geven we u nog wat extra uitleg en informatie, zodat u alles nog eens goed na kunt lezen.
Doel van het onderzoek
De afkorting ‘PEG’ staat voor
Percutane Endoscopische Gastrostomie. Dit is een voedingssonde die, terwijl er met behulp van een scoop in de maag wordt meegekeken, via een klein sneetje in de buikwand direct in de maag wordt geplaatst. Op deze manier ontstaat er een directe verbinding met de maag door de buikwand heen, waardoor er gemakkelijk voeding en/of medicatie toegediend kan worden. Bij het plaatsen van de PEG-sonde wordt de huid
lokaal verdoofd en krijgt u (indien medisch verantwoord) ook
sedatie.
Voorbereiding
Het is belangrijk dat u nuchter bent voor het plaatsen van de PEG-sonde:
- Vanaf 24:00 uur mag u niets meer eten tot na het onderzoek.
- Tot 4 uur voor het onderzoek mag u nog wel water mag drinken (tenzij u andere instructies heeft gekregen).
- Evt. sondevoeding die u gebruikt dient u om 24:00 uur stop te zetten.
Medicijnen
- Indien u bloedverdunners gebruikt krijgt u hier aparte informatie voor.
- Indien u diabetespatiënt bent overleg dan van tevoren met uw behandelend arts over het beleid. Uw overige medicijnen mag u innemen zoals u gewend bent.
N.B.
- Indien u zwanger bent, kan het onderzoek alléén plaatsvinden in overleg met de MDL-arts. Meld dit tijdig aan uw behandelend arts!
- Als u allergisch bent voor -caïne soorten (zoals lidocaïne) of antibiotica, meld dit dan ook tijdig aan uw behandelend arts.
Plaatsing van de PEG-sonde
Bij iedere afspraak in het ziekenhuis meldt u zich eerst aan bij de aanmeldzuil of bij de balie bij één van de ingangen. Gebruik hierbij een geldig legitimatiebewijs. U ontvangt een dagticket met daarop vermeld hoe laat en waar u wordt verwacht. Kijk op de borden voor de juiste route. Vervolgens loopt u naar de verpleegafdeling waar u voorbereid wordt op de ingreep. U krijgt hier eenmalig een gift antibiotica ter voorbereiding op het plaatsen van de PEG-sonde. U wordt vanaf de verpleegafdeling naar de endoscopieafdeling gebracht, waar de ingreep plaats zal vinden.
Op de endoscopieafdeling krijgt u eerst een kort voorbereidend gesprek waarin wat vragen gesteld worden. Net voor de ingreep krijgt u een anti-schuimdrankje te drinken, waardoor we meteen goed overzicht hebben in uw maag. In de scopiekamer stelt de arts eerst nog wat veiligheidsvragen. Losse gebitsonderdelen moeten worden uitgedaan voor de ingreep. U krijgt een mondstukje tussen de tanden/kaken, zodat deze beschermd worden en u ook niet per ongeluk op de camera bijt. Na het geven van de
sedatie draaien we uw hoofd een beetje naar opzij en brengt de arts de flexibele camera/scoop in door het mondstukje. Dit geeft altijd een kokhals reflex, ook met een
roesje. Het enige wat u kan doen is goed blijven zuchten en de instructies van de verpleegkundige volgen die bij u staat.
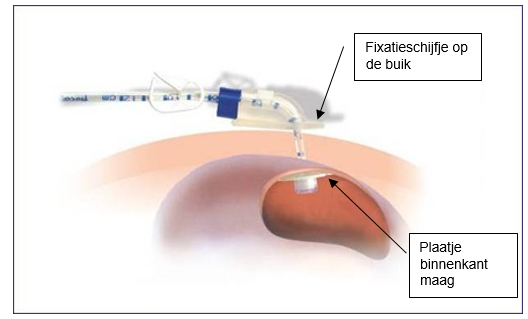
Wanneer de scoop zich in de maag bevindt, voelt de arts aan de buik wat de beste plaats is om de PEG-sonde te plaatsen. Wanneer we een geschikte plaats hebben gevonden, markeert de arts deze. Middels een injectie wordt de huid
lokaal verdoofd en wordt er een klein sneetje gemaakt. Met een speciale naald prikt de arts door de buikwand tot in de maag. Via deze holle naald wordt een draad in de maag gebracht. Deze draad wordt in de maag via de scoop vastgepakt met een grijpertje. De scoop wordt dan teruggetrokken en neemt zo het draadje mee totdat het uit de mond komt. De PEG-sonde wordt aan deze draad vastgemaakt en zal door de mond tot in de maag en door de buikwand worden geplaatst. Een plaatje aan de binnenzijde van de maag voorkomt dat de sonde naar buiten kan worden getrokken of eruit kan vallen. Een fixatieschijfje op de buik zorgt ervoor dat de maag en buikwand tegen elkaar getrokken worden, en dat de sonde niet naar binnen kan schieten. De endoscopieverpleegkundige zal de buik schoonmaken en verbinden. Omdat het veel informatie is, ziet u hieronder een afbeelding ter verduidelijking:
Sedatie (roesje)
Sedatie kan bestaan uit 2 soorten middelen:
- Een middel om het bewustzijn te verlagen
- Een middel om de pijn te verminderen
De arts bepaald de samenstelling en hoeveelheid van de
sedatie. Beiden middelen werken kort, waardoor u na het onderzoek sneller weer wat alert bent, maar lang genoeg om de ingreep goed te kunnen doorstaan.
Effecten van sedatie
- Sedatie vermindert het bewustzijn: u ontspant en wordt suf. U kunt ons bijvoorbeeld wel horen praten en u kunt reageren als wij u aanspreken.
- Sedatie onderdrukt deels de pijnprikkel. U voelt minder pijn.
- U kunt last hebben van tijdelijk geheugenverlies. Sommige delen van het onderzoek kunt u misschien niet onthouden.
Belangrijk om te weten:
sedatie is dus
geen narcose! Maar een goed afgepaste vorm van
sedatie om deze ingreep te ondergaan.
Als u drugs, slaapmiddelen, rustgevende medicatie of regelmatig alcohol gebruikt kan het zijn dat de
sedatie minder effect heeft.
Vanwege de
sedatie mag u op de dag van de onderzoeken niet zelfstandig aan het verkeer deelnemen (autorijden/fietsen/wandelen), of belangrijke beslissingen nemen. Als u na deze behandeling zelf in de auto stapt en een ongeluk veroorzaakt bent u niet verzekerd. Wij vragen u om vooraf vervoer en begeleiding voor uw thuisreis te regelen. Als u géén begeleiding en vervoer kunt regelen kunnen wij u helaas géén sedatiemiddel/
roesje geven.
Duur van het onderzoek
Het onderzoek duurt ongeveer 30 tot 45 minuten.
Na het onderzoek
Als u een keelverdoving hebt gehad is het belangrijk dat u na het onderzoek 1 uur wacht met eten en/of drinken totdat u het gevoel hebt weer goed te kunnen slikken. Wees voorzichtig met warme dranken om verbranding te voorkomen, dus probeer eerst een slokje koud water. Het kan zijn dat de keel wat gevoelig is, maar dit zakt vrij snel weer af. Het wondje op uw buik kan na het uitwerken van de verdoving gevoelig zijn. In overleg met de diëtiste zal vooraf gekeken worden naar een passend voedingsschema, en of het noodzakelijk is thuiszorg in te schakelen. In overleg met uw arts, is het mogelijk om naast de sondevoeding nog gewoon te eten en te drinken.
Bijwerkingen en complicaties
Na de ingreep kunt u mogelijk wat last hebben van:
- Opboeren of winderigheid; dit komt door de lucht die wij tijdens de ingreep hebben ingeblazen
- Een gevoelige keel; dit gaat vanzelf weer over. Koud drinken of een ijsje eten kan helpen.
- Pijn in de buik op de plaats waar de PEG-sonde geplaatst is; u mag eventueel paracetamol innemen.
De kans op
complicaties is zeer klein, maar wel aanwezig. Mogelijke
complicaties kunnen zijn:
- Wanneer er nog voedsel(resten) in uw maag aanwezig zijn kunt u zich hierin verslikken wanneer dit door opboeren omhoogkomt. Het gevolg hiervan kan zijn dat u een longontsteking krijgt omdat voedselresten in de longen terecht komen.
- Bloeding op de plaats waar de sonde geplaatst wordt.
- Perforatie; een gaatje in de slokdarm of maag.
- Ontsteking van de huid rondom de sonde na plaatsing.
Uw arts zal deze informatie met u bespreken voorafgaand aan de PEG-plaatsing.
NB: het kan voorkomen dat het niet lukt om de PEG-sonde te plaatsen, omdat er geen geschikte plaats te vinden is (mogelijk door ligging van uw organen of ribbenkast). Uiteraard wordt dit altijd zeer goed bekeken en overwogen, maar risico’s voor uw gezondheid nemen we niet.
Verwijderen of vervangen PEG-sonde
Als de PEG-sonde goed functioneert en geen klachten geeft kan deze in principe zo lang als mogelijk blijven zitten. Mocht er een wissel van de PEG-sonde nodig zijn dan wordt eerst de oude sonde verwijderd d.m.v. een gastroscoop en daarna meteen een nieuwe geplaatst. Als de PEG-sonde definitief verwijderd wordt groeit het fistel gaatje vanzelf dicht.
Verzorging van de PEG-sonde
Voor de verzorging van uw PEG-sonde verwijzen we u naar de folder die wij u meegeven na het plaatsen van de sonde. Lees dit goed door en volg de instructies goed op. Het goed en hygiënisch verzorgen van uw PEG-sonde is zeer belangrijk voor een goed herstel van het wondje in de buik en een langdurig behoud van de PEG-sonde.
Heeft u nog vragen?
Neem dan contact op met de afdeling Endoscopie, te bereiken op werkdagen van 10:00 - 12:00 uur. Indien uw (spoed)vraag niet kan wachten tot de volgende morgen, kan uw spoedvraag worden doorverbonden.
T 0187 60 71 38
Bij spoed buiten kantooruren:
Binnen 30 dagen na ontslag uit het ziekenhuis, mag u contact opnemen met de Spoedeinde Hulp. Buiten kantooruren kan het mogelijk zijn dat u via dit nummer wordt doorverwezen naar het Maasstad Ziekenhuis.
T 0187 60 72 90
Meer informatie
Heeft u vragen of wilt u meer informatie? Kijk dan in uw persoonlijk PatiëntenPortaal, op onze website of vraag het aan uw zorgverlener via de
BeterDichtbij app of telefonisch.
PatiëntenPortaal
Op ons PatiëntenPortaal
mijn.vanweelbethesda.nl kunt u terecht voor veilige toegang tot uw medisch dossier, persoonlijke gegevens, het maken en inzien van afspraken en voorlichting over uw aandoening en/of behandeling. Het portaal is toegankelijk met behulp van uw DigiD.
BeterDichtbij app
Met de gratis
BeterDichtbij app heeft u eenvoudig en veilig contact met uw eigen arts of andere zorgverlener. Wanneer uw e-mailadres en uw mobiele telefoonnummer correct geregistreerd zijn in ons systeem, ontvangt u na het maken van uw eerste afspraak een uitnodiging voor deze app.
Hulp nodig bij het PatiëntenPortaal of BeterDichtbij?
Neem contact op met de Digihulp van CuraMare via
digihulp@curamare.nl of 0187 89 10 10 (tijdens kantooruren).
Vergoeding van uw zorgkosten
Niet alle zorg in het ziekenhuis wordt vergoed door uw zorgverzekeraar. U betaalt ook altijd de hoogte van uw eigen risico. Vraag vooraf bij uw zorgverzekeraar of uw behandeling in ons ziekenhuis vergoed wordt.
