Het Low Anterior Resectie-syndroom (LAR-syndroom) is een verzamelnaam voor klachten die kunnen ontstaan na een endeldarmoperatie. Soms is hier ook bestraling en/of chemotherapie aan voorafgegaan. Hier vind u informatie over het LAR-syndroom en de behandelmogelijkheden.
Verandering van de endeldarm
De endeldarm is een soort reservoir dat signalen afgeeft als de darm vol is. Het verwijderen van (een stuk van) de endeldarm verstoort die signaalfunctie, waardoor het gevoel van aandrang verandert of verdwijnt. Ook kan de endeldarm na de operatie minder of geen ontlasting meer opslaan.
Daarnaast kan de functie van de kringspier verminderd zijn door de behandeling. Dit kan leiden tot problemen met aandrang en ongewild verlies van ontlasting of windjes.
De veranderingen van de endeldarm kunnen erg vervelende klachten geven. Dit heeft te maken met de aansluiting die is gemaakt om de darm weer aan elkaar te zetten. Hoe dichter deze aansluiting bij de kringspier zit, des te groter de klachten kunnen zijn.
Klachten door het LAR-syndroom
- Vaker naar het toilet voor ontlasting, soms wel 10 - 15 keer per dag, ook gedurende de nacht.
- In een korte tijd (anderhalf tot twee uur) meerdere keren achter elkaar naar het toilet. Dit wordt ook wel clustering van ontlasting genoemd.
- Dunnere ontlasting (soms waterdun) dan voor de operatie.
- Een sterke aandrang van ontlasting die moeilijk uit te stellen is, waardoor er altijd een toilet in de buurt moet zijn.
- Ongewild verlies van ontlasting.
- Ongewild verlies van windjes.
- Deze klachten worden steeds minder in de drie tot zes maanden na de operatie. Het herstel duurt maximaal twee jaar.
- Het kan voorkomen dat de klachten nooit volledig verdwijnen.
- Het ontlastingspatroon wordt meestal nooit meer zoals het voor de operatie was. Na een endeldarmoperatie is het normaal als u 3 tot 7 keer per 24 uur ontlasting heeft.
Adviezen
Met deze adviezen kunt u de klachten zelf verminderen:
- Drink niet meer dan 1,5 tot 2 liter vocht per dag. Hiervan drinkt u ongeveer een halve liter water gerelateerde dranken (koffie, thee, bouillon), een halve liter verzuurde melkproducten (karnemelk, yoghurt, kwark etc.) en een halve liter andere dranken.
- Als de klachten ernstig zijn kunt u de laatste halve liter ook vervangen door isotone dranken, zoals sportdranken, ORS en kokoswater. lsotone drank wordt eerder in het bloed opgenomen dan water of andere drank.
- Vermijd veel cafeïne, dit versterkt het samentrekken van de darm.
- Vermijd veel koolzuurhoudende dranken, die verhogen de winderigheid en een opgeblazen gevoel.
- Vermijd lightproducten. De suiker vervangende zoetstoffen maken de ontlasting dunner.
- Eet vaker kleine maaltijden, verspreid over de dag (5-6 keer). Sla geen maaltijden over, dit verergert de waterige ontlasting en de winderigheid.
- Kauw voedsel goed en eet rustig zonder veel te praten. Veel praten en snel eten verhogen de winderigheid en het opgeblazen gevoel.
- Eet vezelrijk voedsel, dit dikt de ontlasting in en vertraagt de doorgang.
- Eet zetmeelrijke producten, zoals aardappelen, peulvruchten en banaan. Zetmeel bindt vocht.
- Neem maximaal drie stuks fruit per dag, te veel fruit versnelt de doorgang.
- Stop met roken, dit verhoogt het samentrekken van de darm en zorgt voor winderigheid.
- Gebruik na iedere ontlasting water en een zacht washandje om de anus schoon te maken, indien door de ontlasting klachten ontstaan zoals een branderig gevoel en jeuk. Gebruik geen zeep of hard toiletpapier.
- Ter bescherming of bij een kapotte huid kunt u sudocrème, Bepanthen of zinkoxidezalf proberen. Deze middelen zijn verkrijgbaar bij de drogist. Indien dit niet voldoende werkt, kan de coloncare verpleegkundige u een andere crème voorschrijven.
Behandelopties
Naast leefstijladviezen zijn er verschillende behandelopties die de arts of verpleegkundige met u kunt bespreken:
- Om u een inzicht te geven in de klachten kunt u voor de afspraak met de arts of casemanager de LARS-score invullen. Deze staat op de laatste pagina van deze informatie. Eventuele problemen kunt u met de arts bespreken. Daarnaast is het goed om in de eerste 6 maanden maandelijks de lijst in te vullen en de score bij te houden. Op deze manier krijgt u zelf goed inzicht in de klachten en de eventuele verbetering van het ontlastingspatroon.
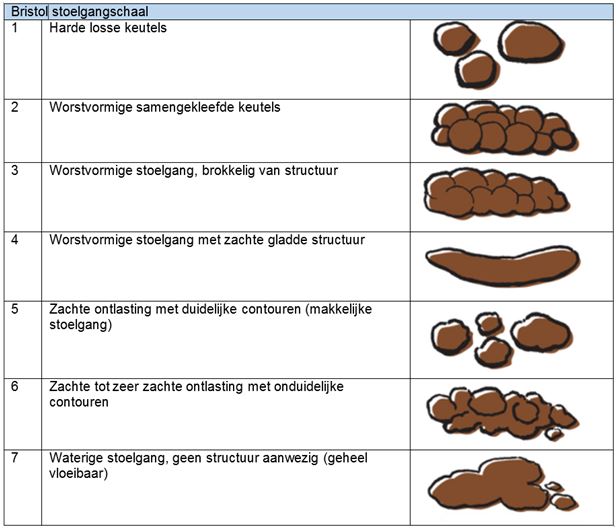
- Problemen met de stoelgang worden groter als de ontlasting te dun of te dik is. Hieronder staat de Bristol Schaal. Deze schaal geeft aan welke vorm de ontlasting heeft en welke score daar bij hoort. De ideale score op de Bristol Schaal voor ontlasting is tussen 3 en 4.
- Spierversterkende oefeningen bij een bekkenfysiotherapeut in combinatie met dieetadviezen kan de sterke aandrang en ongewild verlies van ontlasting verminderen. Vraag naar een lijst met gespecialiseerde fysiotherapeuten bij u in de buurt.
- Op recept kan 2 keer per dag psylliumzaad of metamucil worden ingenomen met weinig water. Dit dikt de ontlasting in en neemt ook eventuele branderigheid bij de anus weg.
- Clusteren (meerdere keren ontlasting binnen 1,5 - 2 uur) van ontlasting kan verbeteren als u psylliumzaad aan het einde van de maaltijd inneemt.
- Loperamide kan in overleg met de arts worden ingenomen als de ontlasting erg dun is. Neem loperamide een half uur voor de maaltijd in en eventueel voor de nacht als u gedurende de nacht klachten heeft (max. 4x per dag). Loperamide dikt de ontlasting in en vermindert ook de aandrang en het aantal keren dat u ontlasting heeft. LET OP: Loperamide kan ook verstopping geven als er te veel wordt ingenomen. Bouw rustig op en houd de klachten en de dikte van de ontlasting in de gaten.
- Als de ontlasting te dik is kan macrogol (movicolon) worden voorgeschreven. Deze dient u met voldoende water in te nemen. Het water wordt door de macrogolzouten vastgehouden waardoor de ontlasting dunner en soepeler van vorm wordt. Ook voor macrogol geld dat u hierbij op zoek moet naar de juiste dosering.
- Darmspoelen kan worden ingezet bij ernstige klachten. Als de klachten na 3 - 6 maanden niet zijn verminderd, of wanneer de klachten u beperken in uw dagelijks functioneren is darmspoelen een goede manier om de dikke darm te legen. Hierbij wordt via een spoelsysteem water via de anus ingebracht. De darm zal zich vullen. Door de vulling wordt een natuurlijke reactie opgewekt om de ontlasting te lozen. Het is bedoeld om ongewild verlies van ontlasting te voorkomen en veelvuldige aandrang te verminderen. Spoelen is een dagelijks terugkomende activiteit waar u gemiddeld 30-60 minuten mee bezig bent. Daarna hebt u als het goed gaat de hele dag geen ontlasting meer. De arts of verpleegkundige kan u hier meer uitleg over geven. U kunt dit thuis zelf doen na een instructie van een coloncare verpleegkundige.
Meer informatie
Heeft u vragen of wilt u meer informatie? Kijk dan in uw persoonlijk PatiëntenPortaal, op onze website of vraag het aan uw zorgverlener via de
BeterDichtbij app of telefonisch.
PatiëntenPortaal
Op ons PatiëntenPortaal
mijn.vanweelbethesda.nl kunt u terecht voor veilige toegang tot uw medisch dossier, persoonlijke gegevens, het maken en inzien van afspraken en voorlichting over uw aandoening en/of behandeling. Het portaal is toegankelijk met behulp van uw DigiD.
BeterDichtbij app
Met de gratis
BeterDichtbij app heeft u eenvoudig en veilig contact met uw eigen arts of andere zorgverlener. Wanneer uw e-mailadres en uw mobiele telefoonnummer correct geregistreerd zijn in ons systeem, ontvangt u na het maken van uw eerste afspraak een uitnodiging voor deze app.
Hulp nodig bij het PatiëntenPortaal of BeterDichtbij?
Neem contact op met de Digihulp van CuraMare via
digihulp@curamare.nl of 0187 89 10 10 (tijdens kantooruren).
Vergoeding van uw zorgkosten
Niet alle zorg in het ziekenhuis wordt vergoed door uw zorgverzekeraar. U betaalt ook altijd de hoogte van uw eigen risico. Vraag vooraf bij uw zorgverzekeraar of uw behandeling in ons ziekenhuis vergoed wordt.
