Hier vindt u informatie over artrose (gewrichtsslijtage) in de knie en de behandeling daarvan.
Het kniegewricht
Het kniegewricht is het grootste en meest complexe gewricht van het menselijk lichaam. De knie bestaat uit drie botstukken: het dijbeen (femur), het scheenbeen (tibia) en de knieschijf (patella).
De uiteinden van het dijbeen, het scheenbeen en de achterkant van de knieschijf zijn bedekt met glad kraakbeen. Door dit kraakbeen is er een soepele beweging tussen de botuiteinden mogelijk. Tussen het dijbeen en scheenbeen zit ook nog een andere kraakbenige structuur, de meniscus genaamd. Deze werkt als een demper.
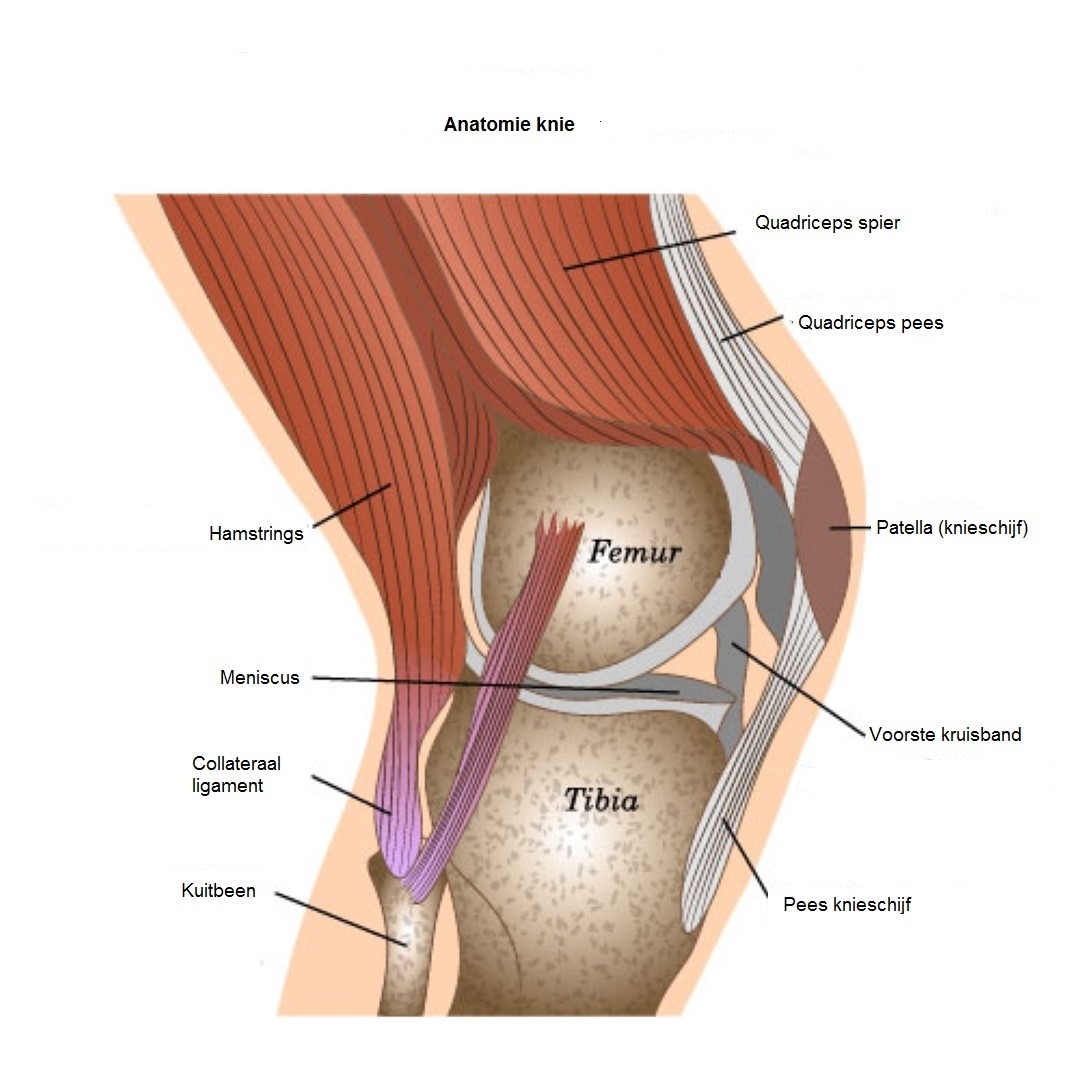
Het kniegewricht wordt afgesloten door een gewrichtskapsel. Dit bevat een slijmvlies dat een vloeistof produceert. Die vloeistof werkt samen met de meniscus als schokbreker. Sterke gewrichtsbanden zorgen voor stabiliteit tussen het dijbeen met het scheenbeen. De bewegingen van de knie worden gestuurd door de sterke dijbeenspieren en de spieren van het onderbeen. Een gezonde knie laat het been vrij bewegen binnen zijn bewegingsbereik. De knie absorbeert schokken die ontstaan door activiteiten zoals lopen en rennen.
Artrose
Artrose (gewrichtsslijtage) is een aandoening van de gewrichten die voornamelijk op oudere leeftijd voorkomt. Hoe artrose ontstaat, is niet precies bekend. Verschillende factoren zijn daarop van invloed. Door aangeboren afwijkingen en/of beschadiging na breuken of ontstekingen kan artrose ook eerder ontstaan. Bij artrose raakt het kraakbeen in het gewricht beschadigd. Het kraakbeen gaat in kwaliteit achteruit. Door afname van het kraakbeen kan het gewricht minder goed de schokken en beweging opvangen. Uiteindelijk kan het kraakbeen geheel verdwijnen en bewegen ruwe botuiteinden langs elkaar. Bewegen doet dan pijn en gaat gepaard met krakende en knoepende sensaties. De belasting op de botten onder het kraakbeen verandert. Er komt meer kracht op. Het bot probeert deze grotere belasting op te vangen door wat breder te worden. Aan de rand van het bot kunnen zich benige uitsteeksels vormen.
U kunt artrose hebben in één gewricht (mono-artrose) of in meerdere gewrichten (poly-artrose). Als u in één gewricht artrose heeft, hoeft dit niet te betekenen dat u ook artrose in het andere gewricht krijgt.
Gevolgen van artrose in de knie
De invloed van artrose op uw dagelijkse leven hangt af van hoe de aandoening zich ontwikkelt. Dat is bij iedereen anders. De klachten kunnen zijn:
- pijn
- ochtendstijfheid
- verminderde beweeglijkheid
- afname van spierkracht en stabiliteit
- verminderde conditie
- gewrichtsontsteking
Bij artrose van de knie overheersen meestal de pijnklachten. Er kunnen ook ontstekingen in de gewrichten ontstaan. Het gewricht wordt dan behalve pijnlijk ook warm en gezwollen. Door deze klachten kunnen problemen ontstaan met allerlei activiteiten zoals lopen, traplopen, in en uit de auto stappen, fietsen of schoenen aantrekken. Als de artrose toeneemt, kan de pijn verergeren en de beweeglijkheid van het kniegewricht verminderen. In een ernstige vorm van de aandoening kan de stand van de botten veranderen en daardoor de lichaamshouding. Zo ontstaat een O-been als het kraakbeen aan de binnenkant van de knie is verdwenen en een X-been als het kraakbeen aan de buitenkant is verdwenen. Het komt vaak voor dat in de loop van de tijd de pijnklachten verminderen, ondanks een steeds verder afnemende beweeglijkheid en een toenemend verlies van de gewrichtsfunctie.
Behandeling van artrose in de knie
Artrose is niet te genezen. Daarom denken veel mensen dat aan artrose niets gedaan kan worden. Dat klopt niet. U kunt maatregelen treffen en leefregels opvolgen waardoor de klachten afnemen, zodat u in het dagelijks leven zo min mogelijk wordt beperkt. In Het Van Weel-Bethesda Ziekenhuis worden patiënten met artrose in de knie onderzocht, geadviseerd, zo nodig behandeld en begeleid. Dit doen we met behulp van de consultkaart (achter in deze informatie): artrose in de knie, de behandelmogelijkheden. Daarnaast heeft Het Van Weel-Bethesda Ziekenhuis een uitstekende samenwerking met de fysiotherapeuten in de regio. De orthopeed schrijft u de therapie voor die het beste bij u past. Dit kan bestaan uit advies over leefregels, pijnstillers of kenacortinjecties. Ook kan hij u adviseren bepaalde voedingstoffen (glucosaminesulfaat en chondroïtinesulfaat, deze kunt u kopen bij de drogist) te gebruiken. Dit alles kan worden gecombineerd met een oefenprogramma bij de fysiotherapeut.
Operatieve ingreep
Als de klachten van artrose niet verminderen door bovenstaande behandelingen, kan een operatie noodzakelijke zijn. Mogelijke operatieve ingrepen:
Een kijkoperatie
Tijdens een kijkoperatie bekijkt de orthopedisch chirurg de binnenkant van het gewricht en verwijdert eventuele losse fragmenten. Patienten ouder dan 55 jaar komen niet in aanmerking voor deze ingreep.
Een osteotomie
Deze behandeling vindt plaats bij o-benen door artrose aan de binnenkant van de knie. Het scheenbeen wordt hierbij doorgezaagd om deze op één lijn te krijgen met het kniegewricht. Daardoor neemt de belasting aan de binnenkant van de knie af.
Een knieprothese
Bij deze operatie wordt een gedeeltelijke of gehele knieprothese geplaatst om de beschadigde delen van het kniegewricht te vervangen. Deze operatie gebeurt alleen als de andere behandelingen niet meer helpen.
Het doel van het implanteren van een knieprothese is:
- Het verminderen van pijn en het verbeteren van kwaliteit van leven;
- Het herstellen van het functieverlies van uw knie;
- Het corrigeren van eventuele vergroeiingen, bijvoorbeeld o- of x-benen.
Fysiotherapie
De orthopeden van Het Van Weel-Bethesda Ziekenhuis hebben een prima samenwerking met de fysiotherapeuten uit de regio. U kunt bij de fysiotherapeut van uw keuze informeren naar de mogelijkheden voor een oefenprogramma.
Meer informatie
Heeft u vragen of wilt u meer informatie? Kijk dan in uw persoonlijk PatiëntenPortaal, op onze website of vraag het aan uw zorgverlener via de
BeterDichtbij app of telefonisch.
PatiëntenPortaal
Op ons PatiëntenPortaal
mijn.vanweelbethesda.nl kunt u terecht voor veilige toegang tot uw medisch dossier, persoonlijke gegevens, het maken en inzien van afspraken en voorlichting over uw aandoening en/of behandeling. Het portaal is toegankelijk met behulp van uw DigiD.
BeterDichtbij app
Met de gratis
BeterDichtbij app heeft u eenvoudig en veilig contact met uw eigen arts of andere zorgverlener. Wanneer uw e-mailadres en uw mobiele telefoonnummer correct geregistreerd zijn in ons systeem, ontvangt u na het maken van uw eerste afspraak een uitnodiging voor deze app.
Hulp nodig bij het PatiëntenPortaal of BeterDichtbij?
Neem contact op met de Digihulp van CuraMare via
digihulp@curamare.nl of 0187 89 10 10 (tijdens kantooruren).
Vergoeding van uw zorgkosten
Niet alle zorg in het ziekenhuis wordt vergoed door uw zorgverzekeraar. U betaalt ook altijd de hoogte van uw eigen risico. Vraag vooraf bij uw zorgverzekeraar of uw behandeling in ons ziekenhuis vergoed wordt.

