Voor de behandeling van aanvallen van draaiduizeligheid is bij u een injectie met onstekingsremmers (corticosteroïden). Hier vindt u uitleg over het evenwichtssysteem, wat u van de behandeling kunt verwachten en wat het verloop na de behandeling normaal gesproken is.
Achtergrond: het oor en het evenwichtsorgaan
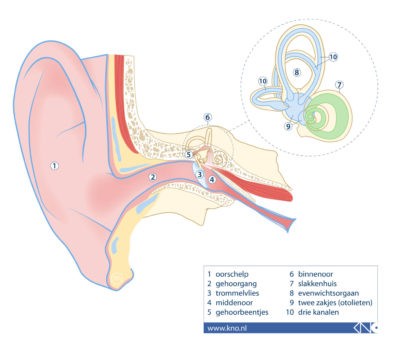
Een mens heeft twee evenwichtsorganen: links en rechts. Deze zitten in het bot achter uw oren. De evenwichtsorganen meten uw hoofdbewegingen en de zwaartekracht. Samen met het slakkenhuis, waarmee u kunt horen, vormt het evenwichtsorgaan uw binnenoor. Dit betekent dat evenwichtsorgaan en gehoororgaan dus heel dicht bij elkaar liggen.
Bij de ziekte van Ménière ontstaan aanvallen van draaiduizeligheid in één of beide evenwichtsorganen. Met de injectie van vloeistof met corticosteroïden in uw middenoor kan uw arts proberen de aanvallen te verminderen of te laten stoppen.
De injectie wordt door het trommelvlies heen gegeven.
U krijgt meestal 2 of 3 injecties in 6 maanden tijd. Bij deze injecties komt de vloeistof terecht in het middenoor (zie nummer 4 in de figuur). Van daaruit verspreidt de vloeistof zich naar het evenwichtsorgaan (zie nummer 8 in de figuur).
De injectie is gericht op het verminderen van de plotselinge aanvallen van draaiduizeligheid.
Helaas hebben de injecties geen effect op de klachten van gehoorverlies en oorsuizen, waar patiënten met de ziekte van Ménière ook veel last van hebben.
Bij plotsdoofheid zijn de gehoorcellen in het slakkenhuis acuut uitgeschakeld. Met 3 tot 4 injecties in 4-6 weken proberen we het gehoor weer actief te krijgen.
Injectie met corticosteroïden (ontstekingsremmers)
De precieze werking van een injectie met corticosteroïden in het middenoor is nog niet geheel duidelijk. Het is effectief bewezen in het onderdrukken van de aanvallen van duizeligheid zonder dat het evenwichtsorgaan uitgeschakeld wordt; tevens het herstellen van plotsdoofheid. Indien het effect tijdelijk is, kan de behandeling worden herhaald.
Mogelijke nadelen van het inspuiten van corticosteroïden in het middenoor zijn:
- een kleine kans dat de injectie geen verbeterend effect heeft op het evenwicht of gehoor
- een kleine kans op een bloeding
- een kleine kans op hevige duizeligheid met braken
- een kleine kans op ontsteking
- een kleine kans op een loopoor
- een kleine kans op een resterend gaatje in het trommelvlies
- daarnaast bestaat een zeer kleine kans op blijvende doofheid aan dat oor
Procedure van intratympanale therapie
De middenoorinjectie vindt plaats op de polikliniek van de KNO. Als voorbereiding op de injectie zijn geen speciale maatregelen nodig. Ten tijde van de injectie mag u geen oorontsteking hebben. Dit wordt vooraf in de polikliniek gecontroleerd.
Allereerst wordt het in te spuiten oor verdoofd met een injectie of verdovingsspray. Als u een gaatje in het trommelvlies heeft kunnen we niet met spray verdoven omdat uw evenwichtsorgaan dan verdoofd wordt.
Als de verdoving ingewerkt is wordt met een dunne naald het verdoofde trommelvlies (zie nummer 3 in de figuur) geïnjecteerd, waarbij een kleine hoeveelheid vloeistof in het middenoor wordt gespoten. Dit kan een beetje prikkelen.
Vervolgens wordt u gevraagd 10 tot 15 minuten op uw zij te blijven liggen en niet te slikken of te praten. Dit is noodzakelijk, omdat u anders de werkzame stof kunt wegslikken via de buis van Eustachius naar de keel.
Na afloop kunt u duizelig zijn, daarom moet u iemand mee nemen voor het vervoer naar huis.
Na de behandeling
Ongeveer 4-8 weken na de behandeling wordt een telefonische afspraak met u gemaakt om het effect te bespreken. Mocht u pijnklachten hebben na de ingreep, dan kunt u paracetamol innemen.
Als u na de behandeling een loopoor, ontsteking of bloeding krijgt, neemt u contact op met de polikliniek KNO: 0187-60 7128. We zijn bereikbaar van 8.30 - 12.30 en van 13.30 - 16.30 uur.
Het effect van corticosteroïden na de ingreep
Het prikkelende gevoel dat zich tijdens het inspuiten van de vloeistof kan voordoen, kan ook na de ingreep aanwezig blijven. Dat is normaal.
De eerste dagen na de behandeling kan ook een instabiel gevoel of toename van duizeligheid voorkomen.
Hevige duizeligheidsaanvallen komen niet vaak voor, maar zijn mogelijk. U hoeft daar niet ongerust over te zijn. Wel is het in dat geval belangrijk om, ondanks die duizeligheid, zo snel mogelijk weer te gaan bewegen en in beweging te blijven.
Uw afspraak
Een eerste afspraak maken
Voor een eerste afspraak heeft u een verwijzing van de huisarts of andere medisch specialist nodig. Voor bloedprikken hoeft u geen afspraak te maken. Veel afspraken zijn ook online te maken via het PatiëntenPortaal.
Een vervolgafspraak maken of een afspraak wijzigen
U kunt ook uw vervolgafspraak gemakkelijk zelf plannen of een afspraak wijzigen via uw persoonlijk PatiëntenPortaal;
mijn.vanweelbethesda.nl. Lukt het niet om uw afspraak digitaal te plannen en wilt u liever één van onze medewerkers spreken? Neem dan
telefonisch contact op met de betreffende polikliniek.
Meer informatie
Heeft u vragen of wilt u meer informatie? Kijk dan in uw persoonlijk PatiëntenPortaal, op onze website of vraag het aan uw zorgverlener via de
BeterDichtbij app of telefonisch.
PatiëntenPortaal
Op ons PatiëntenPortaal
mijn.vanweelbethesda.nl kunt u terecht voor veilige toegang tot uw medisch dossier, persoonlijke gegevens, het maken en inzien van afspraken en voorlichting over uw aandoening en/of behandeling. Het portaal is toegankelijk met behulp van uw DigiD.
BeterDichtbij app
Met de gratis
BeterDichtbij app heeft u eenvoudig en veilig contact met uw eigen arts of andere zorgverlener. Wanneer uw e-mailadres en uw mobiele telefoonnummer correct geregistreerd zijn in ons systeem, ontvangt u na het maken van uw eerste afspraak een uitnodiging voor deze app.
Hulp nodig bij het PatiëntenPortaal of BeterDichtbij?
Neem contact op met de Digihulp van CuraMare via
digihulp@curamare.nl of 0187 89 10 10 (tijdens kantooruren).
Vergoeding van uw zorgkosten
Niet alle zorg in het ziekenhuis wordt vergoed door uw zorgverzekeraar. U betaalt ook altijd de hoogte van uw eigen risico. Vraag vooraf bij uw zorgverzekeraar of uw behandeling in ons ziekenhuis vergoed wordt.

