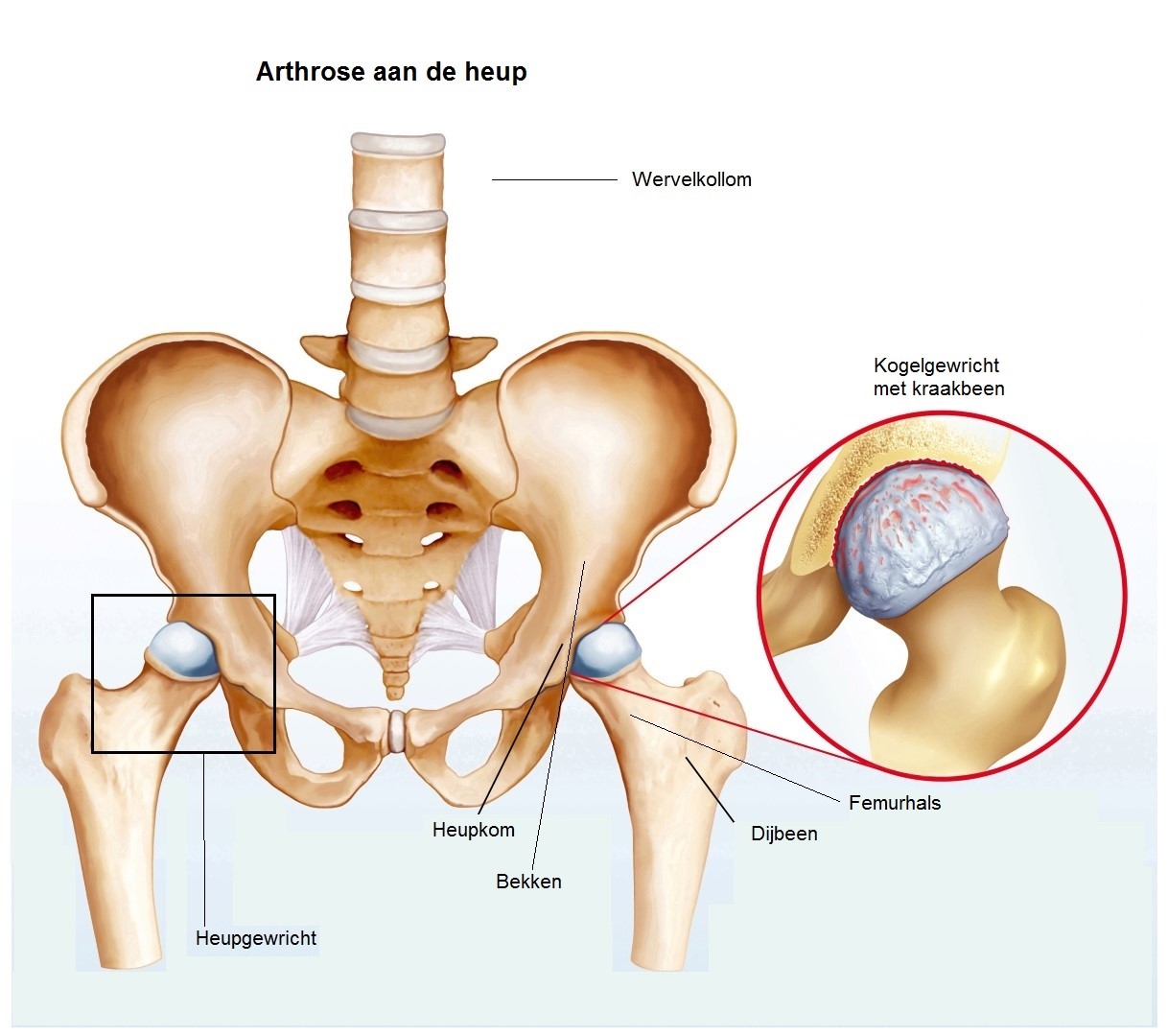
Het heupgewricht is een kogelgewricht. Het maakt het mogelijk om het dijbeen (femur) te bewegen ten opzichte van het heupbeen (bekken). Het bekken bevat een holte, de heup kom (acetabulum). De kop van het dijbeen (heup kop) past in de heup kom en samen vormen zij het kogelgewricht dat het been een grote beweeglijkheid geeft.
De buitenkant van de dijbeenkop en de binnenkant van de heup kom zijn bedekt met kraakbeen. Het oppervlak van het kraakbeen is stevig en zeer glad, waardoor de twee oppervlakten bij alle bewegingen soepel over elkaar heen kunnen schuiven. Stevige gewrichtsbanden houden het bekken en het dijbeen bij elkaar, dekken het gewricht af en stabiliseren het gewricht. De bewegingen van het heupgewricht worden aan de achterkant en zijkant gestuurd door de bilspieren. Aan de voorkant gebeurt dat door de dijbeenspieren. Een gezonde heup laat het been vrij bewegen binnen zijn bewegingsbereik. De heup ondersteunt intussen het bovenlichaam en vangt de schokken op bij activiteiten zoals lopen en rennen.
Artrose
Hoe artrose (gewrichtsslijtage) ontstaat, is niet precies bekend. Het is wel duidelijk dat het afhankelijk is van meerdere factoren. Artrose is een aandoening van de gewrichten die voornamelijk op oudere leeftijd voorkomt. Door aangeboren afwijkingen, beschadiging na breuken of ontstekingen, kan artrose ook eerder ontstaan. Bij artrose raakt het kraakbeen in het gewricht beschadigd. Het gaat in kwaliteit achteruit. Door de afname van het kraakbeen kan het gewricht minder goed de schokken van een beweging opvangen. Uiteindelijk kan het kraakbeen geheel verdwijnen en bewegen ruwe botuiteinden langs elkaar. Bewegen doet dan pijn en kan gepaard gaan met krakende en knoepende sensaties. De belasting op de heup kom boven het kraakbeen verandert. Er komt meer kracht op. Het bot probeert deze grotere belasting op te vangen door wat breder te worden. Aan de rand van de heup kom kunnen zich benige uitsteeksels vormen.
U kunt artrose in één gewricht (mono-artrose) hebben, of in meerdere gewrichten (poly-artrose). Als u in één gewricht artrose heeft, hoeft dit echter niet te betekenen dat u het ook in een ander gewricht krijgt.
Gevolgen van artrose in de heup
De heup kop verliest op den duur zijn bolle vorm en wordt hoekig met een onregelmatig en ruw oppervlak. De heupspieren worden minder gebruikt doordat het gewricht pijnlijk is, waardoor de kracht en het volume van de spieren afneemt. De invloed van artrose op uw dagelijkse leven hangt af van hoe de aandoening zich ontwikkelt. Dat is bij iedereen anders.
Heupartrose veroorzaakt vaak een continue pijn in de lies. Deze pijn kan uitstralen naar de bilstreek, het bovenbeen en de knie. Andere klachten kunnen zijn nachtpijn, ochtendstijfheid, startstijfheid, verminderde beweeglijkheid, afname van spierkracht en stabiliteit en een verminderde conditie. Bewegingen als opstaan, lopen, fietsen en bukken gaan moeilijk of lukken niet meer. Er kunnen ook ontstekingen in de gewrichten ontstaan.
Door deze klachten kunnen problemen ontstaan met allerlei activiteiten zoals lopen, traplopen, in en uit de auto stappen, fietsen of schoenen aantrekken. Door toename van artrose kan de pijn verergeren en de beweeglijkheid van het heupgewricht verminderen. Het komt vaak voor dat in de loop van de tijd de pijnklachten verminderen, ondanks een steeds verder afnemende beweeglijkheid en een toenemend verlies van de gewrichtsfunctie.
Behandeling van artrose in de heup
Artrose is niet te genezen. Daarom denken veel mensen dat er aan artrose niets gedaan kan worden. Dat klopt niet. U kunt maatregelen treffen en leefregels opvolgen waardoor de klachten afnemen, zodat u in het dagelijkse leven zo min mogelijk wordt beperkt.
In Het Van Weel-Bethesda Ziekenhuis worden patiënten met artrose in de heup onderzocht, geadviseerd, zo nodig behandeld en begeleid. Dit doen we met behulp van de consultkaart (achter in deze informatie): artrose in de heup, de behandelmogelijkheden. Daarnaast heeft Het Van Weel-Bethesda Ziekenhuis een uitstekende samenwerking met de fysiotherapeuten in de regio.
De orthopeed schrijft u de therapie voor die het beste bij u past. Dit kan bestaan uit advies over leefregels en het voorschrijven van pijnstillers. Ook kan hij u adviseren bepaalde voedingstoffen (glucosaminesulfaat en chondroïtinesulfaat, deze kunt u kopen bij de drogist) te gebruiken. Dit alles kan worden gecombineerd met een oefenprogramma bij de fysiotherapeut.
Op de volgende bladzijden vindt u een uitgebreid voorbeeld van het behandelplan.
Leefregels
Pas uw leefgewoonten aan. Dat houdt in:
- Voorkom overgewicht en val zo nodig af. Overgewicht is een risicofactor voor het krijgen van artrose. Als dat nodig is, verwijst de arts of verpleegkundig specialist u naar een diëtiste.
- Blijf bewegen. Omdat bewegen pijnlijk kan zijn, heeft u misschien de neiging minder te bewegen. Maar een heupgewricht met daaromheen goed geoefende spieren kan meer verdragen en doet juist minder pijn. Zoek een activiteit die bij u past en die u vol kunt houden. Ga bijvoorbeeld wandelen, zwemmen of fietsen in plaats van hardlopen of springen.
- Beperk activiteiten die uw klachten kunnen verergeren, zoals traplopen, hurken of kruipen. Wissel zware en lichte taken af en pas op met tillen en sjouwen.
- Rust op tijd uit, zeker als de heup pijnlijk is. Zoek een goed evenwicht tussen rust en activiteit en verander regelmatig van houding en beweging.
Maak gebruik van hulpmiddelen die uw heup verlichting kunnen geven, zoals:
- Een stok
- Een coldpack of een washandje met ijsklontjes, als de heupregio pijnlijk is.
- Fysiotherapie. Met fysiotherapie kunt u het achteruitgaan van het heupgewricht vertragen. Door oefeningen verhoogt u de mobiliteit en soepelheid van uw heup en versterkt u de spieren van uw heupregio. De orthopeed kan u verwijzen naar de fysiotherapie.
Door een sterker lichaam en betere conditie heeft u waarschijnlijk na een paar weken minder pijn. Als de pijn minder wordt, kunt u zich makkelijker bewegen. Door beweging kan de pijn ook weer minder worden. Er zijn geen risico’s of bijwerkingen. Als u meer beweegt en afvalt, wordt de kans dat de artrose erger wordt juist kleiner.
Pijnstillers
Naast bovengenoemde maatregelen kunt u medicatie voorgeschreven krijgen. Omdat niet iedereen hetzelfde op medicijnen reageert, geeft de orthopedisch chirurg u hierover advies. De pijnstillers kunnen het slijtageproces niet stoppen. Pijnstillers die vaak worden voorgeschreven bij artrose zijn:
- Paracetamol. Paracetamol is een pijnstiller die de meeste mensen goed verdragen en die geen maagproblemen veroorzaakt. U mag maximaal acht maal per dag een tablet van 500 mg innemen. Het is raadzaam om de tabletten op vaste tijden in te nemen. Paracetamol heeft weinig bijwerkingen.
- Ontstekingsremmers (NSAID’s). Deze medicijnen remmen de ontsteking en verminderen de verschijnselen die daarbij horen, zoals pijn en stijfheid. Meestal wordt deze medicatie voorgeschreven voor maximaal twee weken, omdat maag- en darmklachten als bijwerking kunnen optreden. NSAID’s worden daarom vaak gecombineerd met een maagbeschermer. Verder kan het gebruik van NSAID’s invloed hebben op de werking van andere medicijnen. Het is daarom belangrijk dat u aan uw arts vertelt dat u ontstekingsremmers gebruikt. NSAID’s zorgen bij 10 tot 30 van de 100 patiënten (10-30%) voor maag- darmklachten, zoals misselijkheid, buikpijn en diarree. Soms zorgt NSAID voor stoornissen in de nierfunctie, hoge bloeddruk of huiduitslag.
- Tramadol. Tramadol is een morfineachtig medicijn en werkt pijnstillend, maar niet verslavend. Het gebruik van Tramadol moet langzaam worden op- en afgebouwd. Tramadol zorgt bij meer dan 10 van de 100 patiënten (>10%) voor misselijkheid en duizeligheid. 1 tot 10 van de 100 patiënten (1-10%) heeft last van obstipatie, braken, een droge mond, zweten, hoofdpijn, slaperigheid, vermoeidheid en verwijde bloedvaten.
Vaak vermindert de pijn direct. Werkt een pijnstiller niet? Dan kunt u een sterkere pijnstiller proberen. Als de pijn minder wordt, kunt u zicht gemakkelijker bewegen. Door beweging kan de pijn ook weer minder worden. Gaat u intensief bewegen? Dan kan het helpen als u vooraf pijnstillers slikt.
Glucosaminesulfaat en chondroïtinesulfaat
Bij de behandeling van artrose kan de arts u adviseren bepaalde voedingsstoffen te gebruiken: glucosaminesulfaat en chondroïtinesulfaat. Dit zijn
voedingssupplementen en bouwstenen van belangrijke onderdelen van kraakbeen en de gewrichtsvloeistof. Ze kunnen de kraakbeencellen helpen bij het repareren van het kraakbeen. Tot nu toe is niet wetenschappelijk aangetoond dat deze voedingsstoffen echt het herstel van het kraakbeen bevorderen. Wel is bewezen dat zij bij veel patiënten zorgen voor een duidelijke vermindering van de pijn en de stijfheid van het gewricht. Deze voedingsstoffen zijn in tabletvorm verkrijgbaar. Mocht er na ongeveer drie maanden nog geen verbetering merkbaar zijn, dan kunt u stoppen met deze
voedingssupplementen. Deze
voedingssupplementen kunt u kopen bij uw drogist.
Operatieve ingreep
Als de klachten van artrose niet verminderen door bovenstaande behandelingen, kan een operatie noodzakelijk zijn. Mogelijke onderzoeken en operatieve ingrepen:
Een marcanïsatie
Dit is een onderzoek waarbij u een injectie met verdovende vloeistof (marcaine) in het heupgewricht krijgt. Soms wordt ook Kenacort (een ontstekingsremmer) achtergelaten. Een marcanïsatie is bedoeld om te onderzoeken of de pijnklachten na de injectie minder worden of verdwijnen. Hierdoor wordt het mogelijk om een pijnlijke aandoening van de heup te onderscheiden van andere aandoeningen die in de buurt van de heup tot soortgelijke klachten kunnen leiden.
Een kijkoperatie
Met een kijkoperatie kan de orthopedisch chirurg de binnenkant van het gewricht bekijken en eventuele losse fragmenten verwijderen.
Een heupprothese
Er kan een heupprothese worden geplaatst als laatste behandeloptie om de beschadigde delen van het heupgewricht vervangen.
Het doel van het implanteren van een heupprothese is:
- het verminderen van pijn en het verbeteren van kwaliteit van leven;
- functieverlies van uw heup herstellen;
- eventuele vergroeiingen corrigeren, bijvoorbeeld o- of x-benen.
Fysiotherapie
De orthopeden van Het Van Weel-Bethesda Ziekenhuis hebben een prima samenwerking met de fysiotherapeuten uit de regio. U kunt bij de fysiotherapeut van uw keuze informeren naar de mogelijkheden voor een oefenprogramma.
Meer informatie
Heeft u vragen of wilt u meer informatie? Kijk dan in uw persoonlijk PatiëntenPortaal, op onze website of vraag het aan uw zorgverlener via de
BeterDichtbij app of telefonisch.
PatiëntenPortaal
Op ons PatiëntenPortaal
mijn.vanweelbethesda.nl kunt u terecht voor veilige toegang tot uw medisch dossier, persoonlijke gegevens, het maken en inzien van afspraken en voorlichting over uw aandoening en/of behandeling. Het portaal is toegankelijk met behulp van uw DigiD.
BeterDichtbij app
Met de gratis
BeterDichtbij app heeft u eenvoudig en veilig contact met uw eigen arts of andere zorgverlener. Wanneer uw e-mailadres en uw mobiele telefoonnummer correct geregistreerd zijn in ons systeem, ontvangt u na het maken van uw eerste afspraak een uitnodiging voor deze app.
Hulp nodig bij het PatiëntenPortaal of BeterDichtbij?
Neem contact op met de Digihulp van CuraMare via
digihulp@curamare.nl of 0187 89 10 10 (tijdens kantooruren).
Vergoeding van uw zorgkosten
Niet alle zorg in het ziekenhuis wordt vergoed door uw zorgverzekeraar. U betaalt ook altijd de hoogte van uw eigen risico. Vraag vooraf bij uw zorgverzekeraar of uw behandeling in ons ziekenhuis vergoed wordt. 

