Hier geven wij u algemene informatie over het uitstrijkje van de baarmoederhals en de mogelijke onderzoeken na een afwijkend uitstrijkje. Wij adviseren u deze informatie goed te lezen. Aanvullingen op deze informatie worden door uw behandelend arts aan u verteld.
Voorbereiding
Wat neemt u mee?
• Verzekeringsbewijs
• ID bewijs
• BSN nummer
Waar meldt u zich?
Bij ieder bezoek haalt u eerst uw dagticket bij de aanmeldzuil bij een van de ingangen. Gebruik hierbij een geldig legitimatiebewijs. U ontvangt een dagticket met daarop per afspraak (of opname) vermeld hoe laat en waar u wordt verwacht. Kijk op de borden voor de juiste route.
De dag van het onderzoek meldt u zich op het afgesproken tijdstip op de poli gynaecologie. Als u aan de beurt bent wordt u naar de onderzoekkamer gebracht.
Medicijngebruik
Wilt u een actuele medicijnlijst meenemen? Heeft u deze niet, neem dan uw medicatie in de originele verpakking mee. Het is belangrijk dat uw arts op de hoogte is welke soort medicijnen u gebruikt. Dit geldt met name voor bloedverdunnende middelen zoals: Marcoumar, Sintrommitis, Ascal, en aspirine. Deze medicijnen geven namelijk een verhoogde kans op een nabloeding. In overleg met uw behandelend arts wordt het gebruik van bloedverdunnende medicijnen meestal een week voorafgaand aan de ingreep gestopt.
Overige medicijnen kunt u volgens voorschrift van de arts blijven innemen Als u vragen heeft over het medicijngebruik, overleg dan met uw behandelend arts.
Wat is een uitstrijkje
Een uitstrijkje wordt gemaakt tijdens een inwendig onderzoek. Met behulp van een kwastje haalt de gynaecoloog, de huisarts of de assistente van de huisarts cellen van de baarmoedermond af en brengt deze in een potje met vloeistof.
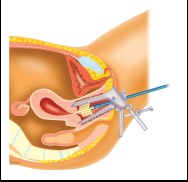
Vervolgens onderzoekt de patholoog de cellen onder de
microscoop.
Het onderzoek doet in principe geen pijn. Soms bloedt de baarmoedermond een beetje en kunt u korte tijd wat bloederige afscheiding hebben.
De baarmoeder en de vagina
De baarmoeder heeft de grootte en de vorm van een kleine peer.
Aan de binnenzijde van de baarmoederhals, de endocervix, bevindt zich een dunne laag slijmproducerende cellen. Op de buitenzijde van de baarmoederhals en op de binnenzijde van de vagina zit een stevige dikkere laag cellen, de ectocervix. Op het grensgebied (de transformatiezone) van deze twee lagen kan een voorstadium ontstaan.
Een voorstadium is geen kanker, maar kan in 10 tot 15 jaar bij maximaal één derde van de vrouwen zich tot kanker ontwikkelen. Het is dus belangrijk om er op tijd bij te zijn.
Humaan papillomavirus (HPV)
Afwijkende cellen op de baarmoederhals worden meestal veroorzaakt door het humaan papillomavirus. Er zijn veel verschillende types van het virus. Zo bestaan er laag-risico en hoog-risico types.
De laag-risico types zien we vaak bij genitale wratten (condylomata) en slechts zelden bij een voorstadium. Hoog-risico-HPV types zijn de veroorzakers van de voorloperstadia en baarmoederhalskanker. Dit virus wordt gemakkelijk door seks overgedragen en komt daardoor veel voor, circa 80% van de vrouwen komt ooit in haar leven in aanraking met dit virus. De meeste vrouwen die met het virus in aanraking komen ondervinden geen klachten. Hun lichaam ruimt het virus zelf weer op. De overdracht van het virus gaat via contact tussen slijmvliezen en dus ook door seksuele activiteit zonder penetratie.
Bekend is dat vrouwen die roken vaker een afwijkend uitstrijkje hebben en mogelijk het virus minder goed kunnen opruimen. Daarnaast is het hebben (gehad) van meerdere seksuele partners een risicofactor voor het blijven bestaan van HPV-infecties. Condoomgebruik beschermt wel goed tegen seksueel overdraagbare aandoeningen, maar niet volledig tegen de overdracht van HPV.
Waarom wordt een uitstrijkje gemaakt
Aan een uitstrijkje is te zien of er aanwijzingen zijn voor een voorstadium van baarmoederhalskanker. Als in het uitstrijkje afwijkende cellen worden gezien, wordt een nieuw uitstrijkje gemaakt of vindt verder onderzoek plaats zoals een colposcopie (zie Uitstrijkje op
https://www.degynaecoloog.nl/). Het voorstadium van baarmoederhalskanker is eenvoudig te ontdekken en te behandelen. De kans op baarmoederhalskanker is zeer klein bij zo'n voorstadium.
Wanneer wordt een uitstrijkje gemaakt
Alle vrouwen tussen de 30 en 60 jaar ontvangen eenmaal in de 5 jaar een oproep via het bevolkingsonderzoek om met een wattenstokje thuis zelf vaginaal te screenen op aanwezigheid HPV. Als de uitslag dit aantoont, dan ontvangt u een oproep om bij de huisarts een uitstrijkje te laten maken. Zo worden soms afwijkingen gevonden bij vrouwen die geen klachten hebben.
Klachten van tussentijds bloedverlies, bloederige afscheiding, bloedverlies een jaar na de laatste menstruatie of bloedverlies tijdens of na seksueel contact kunnen ook een reden zijn om een (extra) uitstrijkje te maken, ongeacht welke leeftijd.
Voorbereiding
Het uitstrijkje kan beter niet worden gemaakt:
- tijdens uw menstruatie
- als u zwanger bent of borstvoeding geeft. Wij adviseren te wachten tot ten minste 6 weken na de bevalling.
Wat wordt onderzocht bij een uitstrijkje
De baarmoederhals bevat twee soorten cellen: plaveiselcellen (huidcellen) en cilindercellen (slijmvliescellen).
Beide soorten moeten in principe in het uitstrijkje aanwezig zijn.
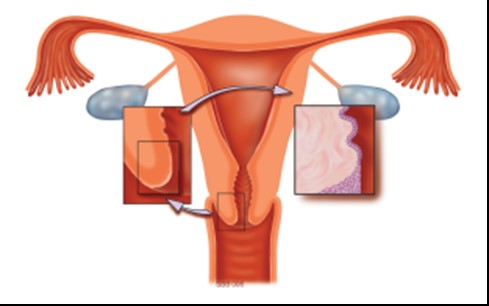
De plaveiselcellen bekleden de buitenkant van de baarmoederhals en de schede, de cilindercellen bekleden de binnenkant van de baarmoederhals.
Het gebied tussen deze twee soorten cellen heet de overgangszone.
Van deze overgangszone neemt de arts de cellen af. Of de overgangszone meer naar binnen of naar buiten zit, hangt af van uw leeftijd en uw cyclus. Ook
hormonen hebben hier invloed op. Het uitstrijkje kan ook worden nagekeken op een infectie of een ontsteking door bacteriën of virussen.
De uitslag
De uitslagen van de uitstrijkjes worden in gradaties tot uiting gebracht. Bij onderzoek naar afwijkingen in de baarmoederhals wordt gebruik gemaakt van de term PAP 0 t/m PAP 5.
PAP 0
Het uitstrijkje bevat te weinig cellen en moet, na minimaal 6 weken worden overgedaan.
PAP 1 HPV negatief
Het uitstrijkje is normaal. PAP 1 wil zeggen dat er geen afwijkingen zijn gevonden en u niet het HPV-virus heeft. U kunt tot de volgende oproep wachten met een volgend uitstrijkje.
PAP 1 HPV positief
Het uitstrijkje is normaal. Wel is het HPV-virus gevonden waardoor u over 6 maanden opnieuw een uitstrijkje moet laten maken om te kijken of het lichaam het virus zelf heeft opgeruimd.
PAP 2 HPV negatief
In het uitstrijkje zijn enkele cellen aanwezig die er iets anders uitzien dan normaal. Duidelijk afwijkend zijn ze niet. Het HPV-virus is niet aangetroffen. Vanwege de licht afwijkende cellen moet er over 6 maanden opnieuw een uitstrijkje gemaakt worden.
PAP 2 HPV positief
In het uitstrijkje zijn enkele cellen aanwezig die er iets anders uitzien dan normaal. Duidelijk afwijkend zijn ze niet. In het uitstrijkje is het HPV-virus gevonden. Vanwege het HPV-virus krijgt u een doorverwijzing naar de gynaecoloog voor verder onderzoek.
PAP 3a HPV-positief
Er worden licht of matig afwijkende cellen gevonden; we spreken soms ook wel van lichte of matige
dysplasie. Het advies is om verder onderzoek te laten doen door de gynaecoloog.
PAP 3b HPV-positief
De cellen zijn iets meer afwijkend dan bij een PAP 3a; we spreken soms van ernstige
dysplasie. Verder onderzoek door de gynaecoloog is nu verstandig. De kans dat een eenvoudige behandeling van de baarmoederhals wordt geadviseerd is groter dan bij PAP 3a.
PAP 4 HPV positief
De cellen zijn sterker afwijkend dan bij een pap 3a of b. Ook hier wordt verder onderzoek door de gynaecoloog aanbevolen. Over het algemeen moet u rekening houden met een grote kans op een eenvoudige behandeling van de baarmoederhals.
PAP 5
De cellen zijn sterk afwijkend en de uitslag kan wijzen op een voorstadium van kanker of kanker van de baarmoederhals. Het is verstandig dat u snel door een gynaecoloog wordt onderzocht. Soms alarmeert het uitstrijkje ten onrechte, maar soms is er ook sprake van baarmoederhalskanker. Bij baarmoederhalskanker is een uitgebreide behandeling in de vorm van een operatie en/of bestraling noodzakelijk.
Zorgen
Van elke 100 vrouwen zonder klachten die bij het bevolkingsonderzoek een uitstrijkje laten maken, is bij 5 het uitstrijkje afwijkend. Voor bijna alle vrouwen betekent een afwijkend uitstrijkje een grote schok. Er is iets niet goed en verder onderzoek wordt aanbevolen. De angst voor baarmoederhalskanker is invoelbaar, maar dikwijls onnodig.
Bij heel lichte afwijkingen van het uitstrijkje is er 10% kans op een voorstadium van baarmoederhalskanker. Naarmate het uitstrijkje meer afwijkend is, neemt deze kans toe. Zo is de kans op een voorstadium van baarmoederhalskanker bij een uitstrijkje met ernstige afwijkingen ongeveer 90%. Ook dan is de kans op baarmoederhalskanker klein. Een voorstadium is goed en eenvoudig te behandelen.
Hoe ontstaan de afwijkingen in de cellen
Het is niet duidelijk hoe het komt dat cellen in de baarmoederhals afwijkingen krijgen.
Wel is bekend dat het iets te maken heeft met een infectie met het humaan papillomavirus (HPV). Van dit virus bestaan verschillende soorten. Sommige komen vaker voor bij afwijkende uitstrijkjes en geven een verhoogd risico op het ontstaan van baarmoederhalskanker, andere veroorzaken wratjes op de huid.
Het virus wordt verspreid via geslachtsgemeenschap. Geschat wordt dat 80-90% van alle vrouwen door seksueel contact geïnfecteerd wordt met HPV. De infectie geeft geen klachten en bij veel vrouwen geneest deze infectie vanzelf.
Sommige vrouwen blijven het virus echter bij zich dragen. Waarom dat zo is, is niet bekend. Indien u rookt is het advies hiermee te stoppen. U kunt er anders zelf niets aan doen om het virus kwijt te raken en het afwijkende uitstrijkje weer normaal te laten worden.
Lotgenotencontact
Voor informatie over of een gesprek met ervaringsdeskundigen verwijzen wij u naar Patiëntenvereniging Gynaecologie Nederland.
Link. Een afwijkende uitslag roept bij vrouwen vaak veel vragen en onzekerheden op. Indien u na het lezen van deze algemene informatie nog vragen heeft, stelt u deze dan gerust aan uw behandelend arts.
Colposcopie, Cryocoagulatie, Lisexcisie
Als u een afwijkend uitstrijkje heeft wordt één van de volgende onderzoeken door de gynaecoloog geadviseerd; Colposcopie, Cryocoagulatie of Lisexcisie.
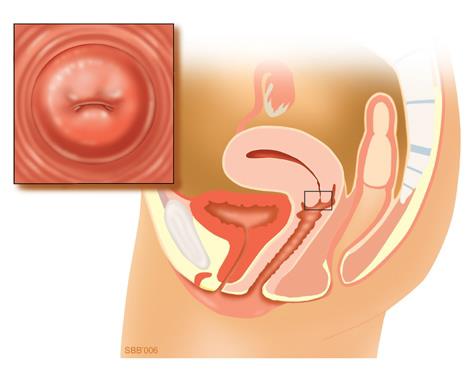
Colposcopie
De gynaecoloog zal de baarmoedermond willen bekijken. Dit gebeurt met een colposcoop, een soort sterk vergrotende loep. Het onderzoek, waarvoor een speculum in de vagina wordt ingebracht, wordt colposcopie genoemd. Om het weefsel goed te kunnen beoordelen, wordt de baarmoedermond nat gemaakt met een verdunde azijnoplossing en navolgend met een soort jodium. Als de gynaecoloog tijdens de colposcopie afwijkende plekjes ziet, dan neemt hij waarschijnlijk wat weefsel weg (biopsie). Het weefsel wordt daarna onderzocht in het laboratorium.
Bij een biopsie kijkt men naar de weefselopbouw van de baarmoederhals. Dit is een ander onderzoek dan het uitstrijkje, waarbij naar losse cellen wordt gekeken. Een verdoving is niet nodig.
Cryocoagulatie
Als de reden een afwijkend uitstrijkje is, dan kan na de colposcopie bij deze methode het aangetaste weefsel vernietigd worden door bevriezing.
Ook bij bloedverlies bij of na het vrijen (contactbloedingen) kan deze methode worden toegepast. Een verdoving is daarvoor niet nodig. De behandeling duurt ongeveer twee minuten.
Lisexcisie
Soms neemt uw behandelend arts een groter stuk weefsel weg door middel van een lisexcisie.
De baarmoederhals wordt dan
plaatselijk verdoofd met een dunne naald. Dat kan even pijnlijk zijn. Tevens wordt de baarmoederhals gekleurd met een azijn-oplossing of jodium. Op uw been krijgt u een plakker om de elektrische stroom te geleiden. Daarna wordt het afwijkende weefsel met een verhit lisje weggenomen.
Een lis is een lusvormig draadje dat elektrisch wordt verhit zodat het instrument een stukje van de baarmoederhals kan schillen. Dit wordt ook wel lisconisatie of hot loop (hete lis) genoemd. Door de hitte worden bloedvaten direct dichtgeschroeid. Als het afwijkende plekje niet te groot is, kan het tijdens de lisexcisie helemaal worden verwijderd. Het afgenomen weefsel kan enkele centimeters groot zijn en meer dan een halve centimeter dik.
Bijkomend voordeel van een biopt of lisexcisie kan zijn dat uw lichaam (afweer) het HPV virus leert kennen en afweer (immuniteit) oproept. Hiermee wordt de kans op herhaald afwijkingen kleiner.
De behandeling duurt ongeveer 15 minuten.
Indien nodig, wordt u na afloop naar de uitrustkamer gebracht en wordt u een kopje koffie of thee aangeboden.
Na het onderzoek
Na een biopsie kan het wondje in de baarmoederhals een paar dagen bloeden. Het is beter om dan niet te vrijen. Er bestaat een kleine kans op een sterkere nabloeding.
Ook na een lisexcisie kunt u één à twee weken bloederige afscheiding houden. Dit ruikt soms vies. Het is verstandig te wachten met vrijen tot de afscheiding verdwenen is. Wij adviseren u geen tampons te gebruiken en niet te zwemmen of in bad te gaan. In een toekomstige zwangerschap is het risico op een vroeggeboorte minimaal verhoogd.
Complicaties
Over het algemeen zijn er weinig risico’s aan deze onderzoeken verbonden. Als er stukjes weefsel zijn weggenomen is er een kleine kans op een nabloeding. Soms kunt u na het onderzoek koorts krijgen.
U moet uw arts waarschuwen als:
- u koorts krijgt boven de 38°C;
- de buikpijn langer dan twee dagen na het onderzoek aanhoudt en/of heviger wordt;
- bij hevig bloedverlies.
De uitslag van het biopt/lisexcisie
Uw behandelend arts vertelt u doorgaans al tijdens of direct na een colposcopie hoe de baarmoederhals eruit ziet. De uitslag van een weefselonderzoek is meestal binnen twee weken bekend. Net als bij een uitstrijkje wordt de uitslag in verschillende gradaties aangegeven.
CIN 1 – lichte afwijking
De weefselopbouw is niet helemaal normaal, maar het is geen kanker. De kans dat de afwijking zich tot kanker ontwikkelt is klein. De kans dat de afwijking spontaan geneest is 70 %. Meestal wordt aangeraden af te wachten.
CIN 2 – matige afwijking
De weefselopbouw is niet helemaal normaal, maar ook dit is geen kanker. De kans dat de afwijking spontaan geneest is 50%. De kans op progressie is 18% en het risico op een carcinoom is 0,5%. Of een behandeling wordt geadviseerd hangt onder meer af van uw leeftijd, eventuele kinderwens, de grootte van de afwijking en de plaats van de afwijking in de baarmoederhals. Soms is de afwijking al tijdens het afnemen van weefsel helemaal verwijderd.
CIN 3 – ernstige afwijking
Bij gradatie CIN 3 is de kans op ontwikkeling tot kanker groter; zonder behandeling circa 30 %. Om dit te voorkomen wordt aan alle vrouwen met deze gradatie een behandeling aangeraden, dus een lisexcisie.
Wij adviseren u meestal een half jaar na uw bezoek aan de polikliniek opnieuw een uitstrijkje te laten maken in het ziekenhuis. Na de uitslag krijgt daarvoor een afspraak.
Als een afwijking is gevonden blijft u twee jaar onder controle van een gynaecoloog. Gedurende die periode wordt een aantal malen een uitstrijkje gemaakt.
Controle
Voordat u naar huis gaat krijgt u van de assistente een afspraak mee voor controle op de polikliniek of een telefonisch consult. Tijdens deze afspraak bespreekt de gynaecoloog zijn bevindingen. Als er weefsel is weggehaald krijgt u ook de uitslag van het weefselonderzoek en worden afspraken voor vervolg uitstrijkjes gemaakt.
Bericht van verhindering
Mocht u onverhoopt door ziekte of om andere redenen verhinderd zijn uw afspraak na te komen, neemt u dan zo snel mogelijk contact op met de medewerkers van de poli Gynaecologie. Zij zijn op werkdagen van 8.30-12.30 en van 13.30-16.30 uur bereikbaar op T 0187 60 71 20. Het is belangrijk dat u op tijd aanwezig bent.
Uw afspraak
Een eerste afspraak maken
Voor een eerste afspraak heeft u een verwijzing van de huisarts of andere medisch specialist nodig. Voor bloedprikken hoeft u geen afspraak te maken. Veel afspraken zijn ook online te maken via het PatiëntenPortaal.
Een vervolgafspraak maken of een afspraak wijzigen
U kunt ook uw vervolgafspraak gemakkelijk zelf plannen of een afspraak wijzigen via uw persoonlijk PatiëntenPortaal;
mijn.vanweelbethesda.nl. Lukt het niet om uw afspraak digitaal te plannen en wilt u liever één van onze medewerkers spreken? Neem dan
telefonisch contact op met de betreffende polikliniek.
Meer informatie
Heeft u vragen of wilt u meer informatie? Kijk dan in uw persoonlijk PatiëntenPortaal, op onze website of vraag het aan uw zorgverlener via de
BeterDichtbij app of telefonisch.
PatiëntenPortaal
Op ons PatiëntenPortaal
mijn.vanweelbethesda.nl kunt u terecht voor veilige toegang tot uw medisch dossier, persoonlijke gegevens, het maken en inzien van afspraken en voorlichting over uw aandoening en/of behandeling. Het portaal is toegankelijk met behulp van uw DigiD.
BeterDichtbij app
Met de gratis
BeterDichtbij app heeft u eenvoudig en veilig contact met uw eigen arts of andere zorgverlener. Wanneer uw e-mailadres en uw mobiele telefoonnummer correct geregistreerd zijn in ons systeem, ontvangt u na het maken van uw eerste afspraak een uitnodiging voor deze app.
Hulp nodig bij het PatiëntenPortaal of BeterDichtbij?
Neem contact op met de Digihulp van CuraMare via
digihulp@curamare.nl of 0187 89 10 10 (tijdens kantooruren).
Vergoeding van uw zorgkosten
Niet alle zorg in het ziekenhuis wordt vergoed door uw zorgverzekeraar. U betaalt ook altijd de hoogte van uw eigen risico. Vraag vooraf bij uw zorgverzekeraar of uw behandeling in ons ziekenhuis vergoed wordt.



