Jouw verloskundigenpraktijk is aangesloten bij IGO (integrale geboortezorg) Zuid aan Zee. Hierbij wordt gewerkt vanuit één team die zich inzet voor de juiste zorg door de juiste zorgverlener. De zwangere krijgt goede zorg van de verloskundige als het kan en van de gynaecoloog als het moet. Als er toch sprake is van een medisch noodzakelijke overdracht dan is alle informatie inzichtelijk en verloopt deze overdracht vloeiend. Via deze weg willen we u infomeren over in welke situaties er een overdracht kan plaatsvinden en wat je hierbij kan verwachten. Wanneer je goed bent voorbereid ook op onverwachte situaties, kan je hopelijk goed terug kijken op de bevalling ongeacht hoe deze verloopt.
Normale start van een bevalling
Een bevalling begint meestal tussen de 37 en 42 weken, dit is een normale termijn en hierbij kan je meestal zelf kiezen waar je wenst te bevallen. De verloskundige en kraamverzorgster staan je dan bij en natuurlijk jouw partner en/of iemand anders die dicht bij je staat.
Als de bevalling begint voordat je 37 weken zwanger bent dan heet dit “vroeggeboorte” en is het advies om in het ziekenhuis te bevallen. Begint de bevalling na 42 weken zwangerschap dan ben je “overtijd” en is het advies om in te gaan leiden.
Inleiden van de bevalling
Een inleiding wordt meestal geadviseerd als wordt verwacht dat de situatie voor de baby buiten de baarmoeder gunstiger zal zijn dan daarbinnen. Ook ernstige klachten van jezelf kunnen een reden zijn voor het inleiden van de bevalling. Het kan dus zijn dat er een inleiding wordt gepland voor jouw uitgerekende datum (40 weken).
Wanneer de zwangerschap goed verloopt maar je nog niet bevallen bent wanneer je 41 weken zwanger bent dan zal de verloskundige met jou bekijken of je ingeleid zou willen of moeten worden.
Overdracht van zorg tijdens de bevalling
Bij
complicaties tijdens de bevalling overlegt de verloskundige of gynaecoloog met jou wat verstandig is om te doen.
Ongeveer de helft van de vrouwen wordt tijdens de bevalling van hun eerste kind naar het ziekenhuis doorverwezen. Bij een volgende bevalling is de kans dat je tijdens de bevalling naar de gynaecoloog wordt doorverwezen aanzienlijk kleiner.
Nulliparae --> Je gaat voor het eerst bevallen
Multiparae --> Je bent al eens bevallen.
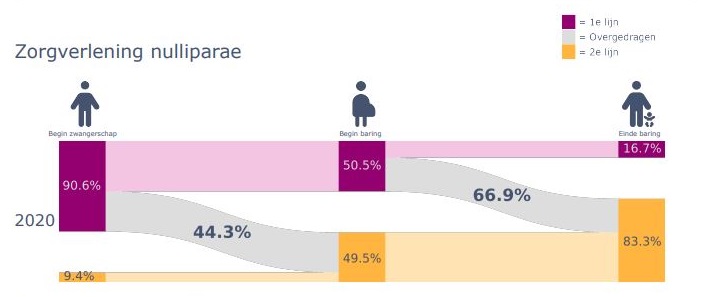
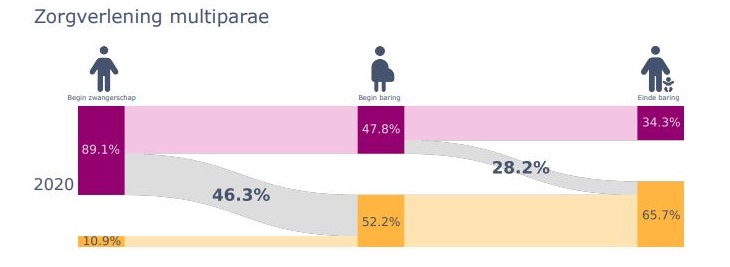 Complicaties
Complicaties die redelijk vaak voorkomen tijdens de bevalling zijn: niet vorderen van de ontsluiting of uitdrijving (geboorte van de baby). Extra weeënopwekkers via een infuus (syntocinon) kunnen dan helpen zodat je toch vaginaal kan bevallen. Het kan ook zijn dat de baby in het vruchtwater heeft gepoept (meconiumhoudend vruchtwater), in dat geval is extra observatie van de baby erg belangrijk.
Wanneer je kiest voor medicinale pijnstilling tijdens de bevalling zoals een ruggenprik of een remifentanil (morfine-achtige stof) infuus zal er ook een overdracht plaatsvinden.
Minder goede harttonen van de baby
Tijdens de bevalling worden de harttonen (hartslag) van de baby gecontroleerd. Het patroon geeft een indruk van de conditie van de baby.
Bij een ongestoorde zwangerschap en bevalling gebeurt dit meestal met een ‘doptone’ (een klein instrument dat met behulp van geluidsgolven via de buikwand de harttonen registreert).
Bij een bevalling op medische indicatie past men een CTG (cardio (=hart) toco (=weeën) grafie) registratie toe. Dit is een doorlopende harttonen- en weeën-registratie via twee doppen op de buik van moeder (uitwendige registratie), meestal is dit draadloos. Ook kan het inwendig, via de vagina, door middel van een draadje op het hoofd van de baby (schedelelektrode).
Bij een medische indicatie is het van belang dat er goede en continue registratie is zodat de zorgverleners de conditie van de baby goed in de gaten kunnen houden. Het CTG geeft een indruk of er sprake is van mogelijk zuurstoftekort van de baby.
Aanvullend onderzoek naar de conditie van de baby kan een microbloedonderzoek zijn. Dan wordt er een beetje bloed van de hoofdhuid van de baby afgenomen om de reserves van de baby te bepalen. De toepassing van de STAN (zie onder) maakt de kans kleiner dat dit onderzoek nodig is.
Schedelelektrode
De schedelelektrode is een klein, dun draadje, wat hooguit een paar millimeter in de hoofdhuid van de baby zit. Dat wordt gedaan middels vaginaal onderzoek. In goed overleg met de ouders en op indicatie wordt dit toegepast. Redenen voor de schedelelektrode kunnen zijn; slechte uitwendige registratie, meerlingzwangerschap, reden voor toepassing van de STAN. De STAN analyse geeft extra informatie over de conditie van de baby.
De risico’s van een schedelelektrode zijn erg klein. Er is weinig wetenschappelijk onderzoek bekend over dit onderwerp. De onderzoeken die er zijn, zijn veelal kleinschalig en verouderd. Er bestaat een licht verhoogd risico op een wondje. Onderzoek heeft laten zien dat het merendeel hiervan oppervlakkig is en spontaan geneest. Zeer zeldzame
complicaties zijn: abces, bloeding en infecties.
Intra-uteriene druklijn
Zeer zeldzaam kan er gekozen worden voor inwendige weeën registratie. Er wordt dan een dun slangetje via de vagina ingebracht in de baarmoeder. Dit is verbonden met het CTG apparaat zodat de weeën nauwkeurig geregistreerd wordt. Dit wordt toegepast indien er slechte weergave van de weeën is via de uitwendige registratie. Zeldzame
complicaties zijn bloedingen, wondjes bij de baby, beschadiging van de baarmoederwand en infectie.
Vaginale kunstverlossing
Dit is een bevalling waarbij de gynaecoloog met een vacuümcup helpt bij de geboorte van je kind.
Bij een eerste bevalling is deze hulp vaker nodig dan bij een volgende. Ongeveer 8% van alle bevallingen eindigt met een vaginale kunstverlossing. Indien een kunstverlossing nodig is, wordt de vacuümextractie het meest gebruikt, de verlostang wordt nog maar zelden gebruikt.
Een vacuüm cup is een ronde zuignap van plastic, met een doorsnede van 5 cm met een handpompje. Ook kan een metalen cup worden gebruikt. Nadat de cup tegen de schedel van de baby is geplaatst, wordt deze vacuüm gezogen. De gynaecoloog trekt tijdens de weeën (terwijl je zelf blijft mee persen) aan de cup om de uitdrijving te bespoedigen. Zodra het hoofd geboren is, wordt de cup verwijderd en volgt de geboorte van het lichaam.
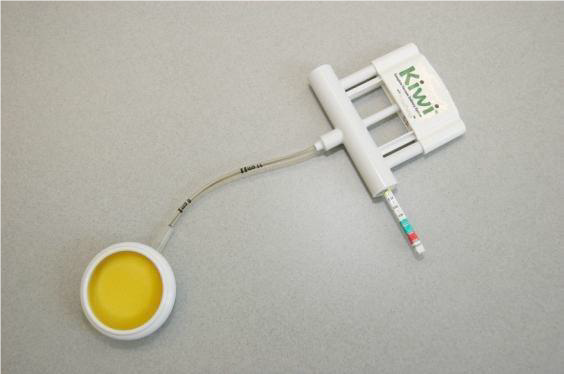
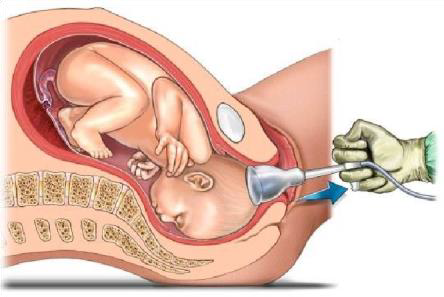
De twee redenen voor het uitvoeren van een vacuümextractie zijn het niet vorderen van de uitdrijving en/of minder goede harttonen bij het kind.
Episiotomie
Soms kan het nodig zijn om een knip te zetten ( episiotomie). Dat doen we alleen als het echt nodig is, bijvoorbeeld als het kind snel geboren moet worden of als de uitdrijving stagneert. In het geval van een vacuümextractie wordt in het algemeen wel een episiotomie gezet.
Keizersnede
Bij een keizersnede wordt de baby met een operatie via de buikwand geboren. Er zijn diverse medische redenen voor een keizersnede. De keizersnede wordt ook wel sectio genoemd.
Geplande keizersnede
Als er tijdens de zwangerschap problemen ontstaan, verwijst de verloskundige je naar de gynaecoloog. Het kan zijn dat de gynaecoloog op een bepaald moment, in overleg met jou, besluit dat een bevalling per keizersnede veiliger is voor jou of je baby, dan een vaginale bevalling. Dan wordt een keizersnede gepland.
Ongeplande keizersnede
Soms blijkt tijdens de bevalling dat een natuurlijk bevalling niet (verder) mogelijk of wenselijk is. Bijvoorbeeld doordat de baby in moeilijkheden is of als een vaginale bevalling niet lijkt te lukken. Dan wordt overgegaan tot een keizersnede. Binnen 45 minuten wordt de baby geboren. Als je baby in nood is, gebeurt de keizersnede sneller.
Risico’s keizersnede
De keizersnede is een redelijk zware buikoperatie. Aan elke operatie zitten risico’s, dus ook aan de keizersnede. De meest voorkomende problemen na een keizersnede zijn: bloedarmoede, een blaasontsteking of een beschadiging van de blaas, een nabloeding in de buik, wondinfectie, trombose, of darmen die niet op gang komen. Gelukkig komen deze problemen maar weinig voor.
Door de keizersnede ontstaat een litteken in de baarmoeder. Er bestaat een kleine kans dat dit litteken gaat scheuren bij een volgende bevalling. Alle volgende bevallingen na een keizersnede moeten daarom plaatsvinden in het ziekenhuis onder leiding van de klinisch verloskundige onder verantwoordelijkheid van de gynaecoloog. Ook is er een kleine kans dat tijdens een volgende zwangerschap de moederkoek ingroeit in het litteken van de keizersnede
De operatie
Voor de operatie krijg je meestal een ruggenprik. De medische term is spinaal analgesie. Hierbij wordt alleen je onderlijf verdoofd en maak je de geboorte van de baby dus bewust mee. Een ruggenprik is ook minder risicovol voor jou dan een narcose. Ook voor de baby is een ruggenprik veiliger . Alleen als de baby snel geboren moet worden, krijg je een algehele narcose.
De gynaecoloog maakt een snee net boven het schaambeen. Je voelt geen pijn, maar wel druk op je buik als de baby wordt geboren. De wond wordt gehecht met oplosbare hechtingen zodat je niet terug hoeft te komen om de hechtingen te verwijderen.
Natuurlijke keizersnede/ de Gentle sectio
Tijdens de natuurlijke keizersnede wordt de sfeer in de operatiekamer aangepast. Het is er warmer, het licht is er zachter en er kan muziek worden gedraaid. Je ziet de baby geboren worden en je krijgt hem na een korte check-up bij je. Het blijkt dat moeders hierdoor minder stress en minder pijnbestrijding bij het hechten hebben. Daarnaast hebben ze een goede start van de borstvoeding én het is goed voor de band tussen moeder en kind. De natuurlijke keizersnede is in veel gevallen mogelijk.
Na de operatie
Bij een geplande keizersnede streven we ernaar dat je de volgende dag naar huis kunt, soms blijf je na een keizersnede twee dagen in het ziekenhuis.
Zorg voor jou en de baby na een medische bevalling
Als de baby geboren is blijft deze bij je, tenzij de kinderarts het beter vindt om de baby ter observatie op de couveuze-afdeling op te nemen. In principe kan jij dan ook op de kinderafdeling opgenomen worden (rooming-in)
Geboorte van de placenta
Na de geboorte van het kind volgt nog de geboorte van de placenta, Hierbij kan soms het probleem zijn dat de placenta niet spontaan geboren wordt. Deze moet dan onder narcose verwijderd worden.
Ruim bloedverlies
Een ander probleem kan zijn dat je teveel bloed verliest. Meestal is dit goed op te vangen met medicijnen via een infuus, een enkele keer is het nodig om onder narcose het probleem te verhelpen.
Uitgebreide ruptuur
Een andere reden om naar de operatiekamer te moeten is als je te ver bent ingescheurd en de kringspier van de
anus is ingescheurd. Het is belangrijk dat dit goed gehecht wordt om problemen in het verdere leven te voorkomen.
Geboorteplan
Een geboorteplan is een document wat je invult zodat jouw wensen en verwachtingen rondom de bevalling goed besproken kunnen worden en zichtbaar zijn voor alle verloskundige hulpverleners.
Tijdens de zwangerschap krijg je informatie over hoe een bevalling kan verlopen en welke mogelijkheden er zijn. Misschien heb je al een eerdere ervaring met bevallen of heb je gesproken met vrouwen die al eens bevallen zijn? Hierdoor vormt zich vaak een beeld hoe jij graag zou willen bevallen en welke punten jij belangrijk vind. Dit bespreken we graag met jou en je partner (of andere naaste) in een gesprek ter voorbereiding op de bevalling.
Niets in een geboorteplan staat vast. Het kan zijn dat je zelf van gedachte veranderd, maar het is ook mogelijk dat de situatie veranderd waardoor het (medisch) advies is om af te wijken van het geboorteplan.
Tot slot
Nogmaals, we hopen uiteraard dat je bevalling zonder problemen zal verlopen en dat zal ook meestal het geval zijn. Maar mocht dit niet zo zijn dan staan je eigen verloskundige en het verloskundig team van het ziekenhuis voor je klaar.
Meer informatie
www.deverloskundige.nl
www.degynaecoloog.nl
Diverse folders op te vragen bij je verloskundige:
- Voorbereiding op de bevalling
- Omgaan met pijn
- Baringshoudingen
- Inleiden van de bevalling
- Als je nog zwanger bent na de uitgerekende datum





