Uw behandelend arts heeft aambeien bij u geconstateerd. Hier vind u informatie over deze aandoening en de behandelingsmogelijkheden.
Wat zijn aambeien?
Aambeien (haemorroïden) zijn uitgezakte zwellichamen/kussentjes nabij de
anus. Een zwellichaam is een sponsachtig netwerk van bloedvaatjes, bedekt door slijmvlies binnen de sluitspier van de
anus. Aambeien bevinden zich aan de binnenkant van de
anus en wanneer de zwellichamen tegen elkaar aanliggen, sluiten ze de
anus lekdicht af. Wanneer er veel druk op de zwellichamen komt te staan kunnen ze uitrekken, daardoor uitzakken en zelfs naar buiten puilen.
Wat zijn de klachten en verschijnselen?
Aambeien kunnen aanleiding geven tot een ongemakkelijk of pijnlijk gevoel. Daarbij kan het bloed in de zwellichamen gestuwd raken, waardoor aambeien makkelijk bloeden. Ook kan er zich een bloedstolsel vormen in adertjes in de huid rond de
anus. Dat is uitwendig voelbaar en pijnlijk. Het wordt een getromboseerd haemorrhoïd genoemd. Vooral een gebrek aan voedingsvezels in ons eten, waardoor de ontlasting te ingedikt en droog wordt, zorgt voor drukverhoging op de zwellichamen tijdens de stoelgang. Ook veel zitten, onvoldoende lichaamsbeweging, een te hoog lichaamsgewicht of verslapte bekkenbodemspieren kunnen aambeien veroorzaken.
Hoe wordt de diagnose gesteld?
De klachten die aambeien kunnen geven, kunnen ook voorkomen bij andere afwijkingen van de endeldarm of de
anus. Daarom wordt er onderzoek verricht van de
anus, het
anale kanaal en het begin van de endeldarm. De arts zal het onderzoek doen in een voor de patiënt onelegante houding, namelijk de knie/elleboogsligging of linker zijligging. Daarbij kijkt hij naar de omgeving van de
anus en de
anus zelf en voert ook nog met de vinger en een kijkbuisje een inwendig onderzoek van de
anus en het aansluitende deel van de endeldarm uit. Zo nodig is aanvullend onderzoek gewenst, bijvoorbeeld een kijkonderzoek van de dikke darm (endoscopie) of een röntgenfoto. Dit zal met name vaak worden voorgesteld bij patiënten boven de veertig of vijftig jaar, omdat de kans dat andere afwijkingen de oorzaak van de klachten zijn dan groter is. Bij jongere patiënten is in het algemeen het onderzoek van de
anus en het
anale kanaal voldoende.
De behandeling
De behandelingsmethode is afhankelijk van de ernst van de aambeien.
- In eerste instantie kan door aanpassing van het dieet en vezelzakjes tot vermindering van de klachten worden gekomen. Hierdoor kan de duur van het persen tot enkele seconden beperkt blijven.
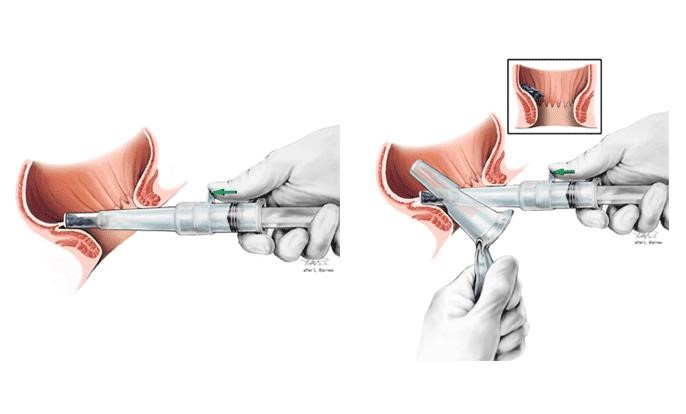
- Door rubberband ligatie worden kleine elastiekjes rond de basis van de aambei aangebracht. Na enkele dagen sterft dit weefsel vanzelf af. U neemt plaats in zijligging op een speciale onderzoekstafel, waarna er een klein buisje (proctoscoop) in de anus wordt gebracht (zie afbeelding). Daar doorheen wordt de behandeling uitgevoerd. Het duurt ongeveer 10 tot 15 minuten. Hierbij is geen verdoving nodig. Indien de aambeien zeer groot zijn of niet meer teruggeduwd kunnen worden, wordt operatieve behandeling aangeraden.
- Door scleroserende injecties: een chemische stof wordt in of rond de aambeien geïnjecteerd. De stof doet de aambeien krimpen. De injecties zijn nagenoeg pijnloos. De therapie moet vaak meerdere keren herhaald worden.
Na de poliklinische behandeling
De behandeling met rubberbandjes of inspuiting kan een onaangenaam en pijnlijk gevoel geven, gedurende twee tot drie dagen en u kunt een gevoel van aandrang ervaren. Vermijd persen zo veel mogelijk. De ernst van de klachten hangt af van de grootte van het behandelde oppervlak. Bij pijn kunt u pijnstillers zoals paracetamol gebruiken. Deze zijn te koop bij apotheek of drogist. Ook een warm zitbad kan de pijn verlichten. Na een poliklinische behandeling kunt u meestal binnen één of twee dagen de werkzaamheden weer hervatten. Na de aambeienbehandeling zal de stoelgang zacht gehouden moeten worden. Meestal krijgt u daarvoor een recept voor medicijnen mee naar huis. Om te voorkomen dat opnieuw klachten optreden is het verstandig zo veel mogelijk bovengenoemde maatregelen en leefregels in acht te nemen. Soms moet de behandeling enkele malen herhaald worden met een tussenpoos van circa 6-8 weken om een bevredigend resultaat te verkrijgen. De behandeling gebeurt poliklinisch.
Voorbereiding op de operatie
In de periode voorafgaand aan de operatie brengt u een bezoek aan de POS poli (het preoperatief spreekuur). U ontvangt daar informatie over de anesthesie en de voorbereiding op de operatie. Al deze informatie staat beschreven in “Preoperatieve Screening en Anesthesie”. U wordt opgenomen op de dagopname. Wilt u al de medicijnen die u gebruikt, in originele verpakking, meenemen naar het ziekenhuis?
De operatie
Mocht besloten zijn de aambeien operatief te verwijderen dan zijn er twee operatieve technieken mogelijk. Beide operaties kunnen onder algehele verdoving of onder verdoving door een ruggenprik plaats vinden. U mag dezelfde dag weer naar huis.
De volgende operatietechnieken zijn mogelijk:
- operatief verwijderen van het overtollige slijmvlies/de aambei(en)
- afsluiten van de slagaderen die de aambei voeden. Hierbij wordt gebruik gemaakt van een speciaal apparaat (doppler) waarmee via een buisje dat in de anus wordt ingebracht de voedende slagaderen worden opgezocht en afgebonden met hechtingen. Door de hechtingen kunnen ook de uitzakkende aambeien naar binnen worden getrokken. Door met een speciaal circulair nietapparaat een ring slijmvliesweefsel van ongeveer een cm te verwijderen ontstaat hetzelfde effect.
In het algemeen kan gesteld worden dat het effect van de operatieve therapie beter en langduriger is dan bij de poliklinische behandelingen. De operatieve behandelingen zijn echter ingrijpender qua pijn en mogelijk bloedverlies na de ingreep. Soms is een acute operatie met ziekenhuisopname wegens aambeien nodig. Bij pijnlijke, volledig uitgezakte en ernstig afgeknelde aambeien kan dit het geval zijn. Bij de operatie wordt de spanning van een deel van de kringspier onderbroken, waardoor de afknelling ophoudt te bestaan. In verband met de pijn vindt deze operatie meestal onder verdoving van de onderste lichaamshelft via een prik in de rug of onder algehele anesthesie plaats.
Mogelijke complicaties
Geen enkele ingreep is zonder risico’s. Zo is bij de chirurgische behandeling voor aambeien ook de normale kans op
complicaties aanwezig die bij een operatie altijd bestaan. Een nabloeding kan nog wel eens optreden in dit bloedvatrijke gebied. Indien u bloedverdunnende medicijnen gebruikt, moet u dit vóór de behandeling aan de arts melden. Deze medicijnen geven namelijk een verhoogd risico op nabloedingen en zullen derhalve tijdelijk gestopt dienen te worden in overleg met de arts. Bij de operatieve behandeling met het doppler apparaat en het nietapparaat is nabloeding de meest voorkomende
complicatieWanneer een rubberbandje de endeldarm verlaat (het korstje gaat van de wond), kan er ook wat bloedverlies optreden. Wanneer het bloedverlies meer lijkt dan een kopje vol, moet u contact opnemen met het ziekenhuis. Na een chirurgische behandeling voor aambeien kan er zich een blaasontledigingsstoornis voordoen. Wanneer u echt niet meer kunt plassen moet u contact met het ziekenhuis opnemen.
Ten gevolge van een ontsteking op de behandelingsplaats kan er kortdurend een geringe temperatuurverhoging optreden.
Na de chirurgische behandeling
Na de chirurgische behandeling in het ziekenhuis is het verstandig het
anaal gebied goed schoon te houden, met name na de stoelgang, maar ook tussendoor. Twee keer per dag is meestal voldoende. Met de douche kunt u het gebied gemakkelijk schoon spoelen. Na de aambeienbehandeling zal de stoelgang zacht gehouden moeten worden. Meestal krijgt u daarvoor een recept voor medicijnen mee naar huis. Om te voorkomen dat opnieuw klachten optreden is het verstandig zo veel mogelijk bovengenoemde maatregelen en leefregels in acht te nemen. Vermijd persen zo veel mogelijk. Indien pijn optreedt, kunt u het beste een lauwwarm zitbad nemen en dit desnoods enkele malen herhalen. Als pijnstiller bij voorkeur Paracetamol. Na een opname en behandeling onder narcose moet u rekening houden met een langer verzuim.
Wat kunt u zelf doen?
De beste manier om aambeien te vermijden is door voor een zachte stoelgang te zorgen.
- Dieet: van groot belang is een hoog vezelgehalte in de voeding. Vezels kunnen niet verteerd worden en verhogen de hoeveelheid stoelgang, hetgeen het hard persen voorkomt. Het persen tijdens de stoelgang is één van de belangrijkste oorzaken van aambeien. Voedingsmiddelen die rijk zijn aan vezels zijn fruit, groenten en granen. Er bestaan ook voedingssupplementen die rijk zijn aan vezels.
- Drinken: voldoende water drinken - minstens 1,5 liter per dag - helpt de stoelgang zacht te houden.
- Toiletgewoontes: ga zo snel als de drang er is. Het ophouden maakt de stoelgang droger en harder. Lang op het toilet zitten verergert aambeien. Zorg ervoor dat u niet perst. Persen en het inhouden van de adem tijdens de stoelgang verhoogt de druk in de aders van het rectum.
- Lichaamsbeweging: een actieve levensstijl vermijdt de druk die in de aders van het rectum ontstaat door lang te zitten of stil te staan. Tevens kan het helpen tegen constipatie en helpt het in het verlies van overtollig lichaamsgewicht, een factor die bijdraagt tot het ontstaan van aambeien.
Uw afspraak
Een eerste afspraak maken
Voor een eerste afspraak heeft u een verwijzing van de huisarts of andere medisch specialist nodig. Voor bloedprikken hoeft u geen afspraak te maken. Veel afspraken zijn ook online te maken via het PatiëntenPortaal.
Een vervolgafspraak maken of een afspraak wijzigen
U kunt ook uw vervolgafspraak gemakkelijk zelf plannen of een afspraak wijzigen via uw persoonlijk PatiëntenPortaal;
mijn.vanweelbethesda.nl. Lukt het niet om uw afspraak digitaal te plannen en wilt u liever één van onze medewerkers spreken? Neem dan
telefonisch contact op met de betreffende polikliniek.
Meer informatie
Heeft u vragen of wilt u meer informatie? Kijk dan in uw persoonlijk PatiëntenPortaal, op onze website of vraag het aan uw zorgverlener via de
BeterDichtbij app of telefonisch.
PatiëntenPortaal
Op ons PatiëntenPortaal
mijn.vanweelbethesda.nl kunt u terecht voor veilige toegang tot uw medisch dossier, persoonlijke gegevens, het maken en inzien van afspraken en voorlichting over uw aandoening en/of behandeling. Het portaal is toegankelijk met behulp van uw DigiD.
BeterDichtbij app
Met de gratis
BeterDichtbij app heeft u eenvoudig en veilig contact met uw eigen arts of andere zorgverlener. Wanneer uw e-mailadres en uw mobiele telefoonnummer correct geregistreerd zijn in ons systeem, ontvangt u na het maken van uw eerste afspraak een uitnodiging voor deze app.
Hulp nodig bij het PatiëntenPortaal of BeterDichtbij?
Neem contact op met de Digihulp van CuraMare via
digihulp@curamare.nl of 0187 89 10 10 (tijdens kantooruren).
Vergoeding van uw zorgkosten
Niet alle zorg in het ziekenhuis wordt vergoed door uw zorgverzekeraar. U betaalt ook altijd de hoogte van uw eigen risico. Vraag vooraf bij uw zorgverzekeraar of uw behandeling in ons ziekenhuis vergoed wordt.

